Grubość rogówki to jeden z tych parametrów, które potrafią mocno zmienić interpretację badania okulistycznego. Ma znaczenie przy ocenie ciśnienia wewnątrzgałkowego, w diagnostyce jaskry i przy kwalifikacji do zabiegów laserowych. W tym artykule wyjaśniam, jaka jest typowa norma, kiedy wynik powinien zwrócić uwagę i jak czytać pachymetrię bez niepotrzebnego niepokoju.
Najważniejsze liczby i wnioski, które warto zapamiętać
- Centralna grubość rogówki u dorosłych najczęściej mieści się około 540-550 µm.
- To nie jest sztywna granica typu „dobrze albo źle”, tylko zakres orientacyjny.
- Cieńsza rogówka może zaniżać pomiar ciśnienia i zwiększać czujność przy podejrzeniu jaskry.
- Grubsza rogówka też wymaga interpretacji, bo bywa związana z obrzękiem albo zmianami po zabiegu.
- Pachymetria jest szybka, a w wersji optycznej nawet całkiem bezkontaktowa.
- Wynik zawsze warto czytać razem z ciśnieniem, topografią rogówki i badaniem nerwu wzrokowego.
Co oznacza prawidłowa grubość rogówki
Rogówka nie ma jednej grubości w całej swojej powierzchni. W centrum jest cieńsza, a ku obwodowi stopniowo grubieje, dlatego w praktyce najczęściej ocenia się centralną grubość rogówki, czyli CCT. To właśnie ten parametr najlepiej pomaga zrozumieć wynik pachymetrii i jego znaczenie dla innych badań okulistycznych.
Ja patrzę na ten wynik przede wszystkim jako na element większej układanki. Sama liczba nie mówi jeszcze, czy oko jest zdrowe, ale potrafi wyjaśnić, dlaczego ciśnienie wygląda podejrzanie nisko albo odwrotnie - dlaczego wynik wydaje się wyższy niż powinien. Właśnie dlatego temat normy grubości rogówki jest ważny nie tylko dla okulisty, ale też dla każdej osoby, która ma wykonane badanie wzroku przed zabiegiem lub w kierunku jaskry.
Jakie wartości najczęściej uznaje się za prawidłowe
Jeśli potrzebujesz krótkiej odpowiedzi, to najczęściej przyjmuje się, że prawidłowa centralna grubość rogówki u dorosłych wynosi około 540-550 µm. Cleveland Clinic podaje właśnie taki typowy zakres dla centralnej części rogówki. W praktyce klinicznej spotyka się jednak zdrowe oczy, które mieszczą się nieco poniżej lub powyżej tego przedziału, dlatego nie traktuję jednej liczby jak wyroku.
| Centralna grubość rogówki | Jak zwykle ją interpretuję |
|---|---|
| poniżej 480 µm | Wynik wyraźnie poniżej typowego zakresu, szczególnie ważny przed zabiegami refrakcyjnymi. |
| 480-500 µm | Dolna granica lub wynik graniczny, który warto odnieść do topografii i ciśnienia wewnątrzgałkowego. |
| 500-560 µm | Zakres najczęściej uznawany za typowy u dorosłych. |
| 560-600 µm | Rogówka jest grubsza niż przeciętnie, ale sama liczba nie oznacza choroby. |
| powyżej 640 µm | Wynik nietypowo wysoki, który wymaga szukania przyczyny, na przykład obrzęku lub zmian pooperacyjnych. |
Warto pamiętać o jednym szczególe: te widełki dotyczą centrum rogówki, a nie jej obwodu. Na obrzeżach naturalnie jest ona grubsza, więc porównywanie kilku punktów bez kontekstu może łatwo prowadzić do błędnych wniosków. I właśnie od tego zależy sens dalszej diagnostyki.
Od czego zależy wynik pachymetrii
Ten sam pacjent może otrzymać nieco inny wynik w zależności od aparatu, metody i stanu powierzchni oka. To normalne, dlatego nigdy nie interpretuję pachymetrii w oderwaniu od badania klinicznego. Liczą się nie tylko mikrometry, ale też to, co dzieje się z rogówką w danym momencie.
Różne metody, różne odczyty
Badanie można wykonać ultradźwiękowo albo optycznie. W wersji ultradźwiękowej zakrapla się oko środkiem znieczulającym, a sonda dotyka rogówki na krótko. Metody optyczne, na przykład oparte o OCT, są bezkontaktowe. Niewielkie różnice między urządzeniami nie są niczym niezwykłym, dlatego najlepiej porównywać wyniki wykonane tą samą metodą.
Przeczytaj również: Ropa w oku - co oznacza i jak ją leczyć? Poznaj objawy alarmowe
Choroba, obrzęk i stan po zabiegu
Na wynik mogą wpływać zmiany w budowie lub uwodnieniu rogówki. Cieńszy odcinek bywa związany ze stożkiem rogówki, a pogrubienie może pojawiać się przy obrzęku, dystrofii śródbłonka, po urazie lub po operacji. W takich sytuacjach sama liczba nie wystarcza, bo ważniejsze staje się pytanie: dlaczego rogówka zachowuje się inaczej niż zwykle?
- Obrzęk rogówki może zawyżać wynik i pogarszać przejrzystość widzenia.
- Stożek rogówki często wiąże się ze ścieńczeniem i nieregularnym kształtem.
- Zmiany pooperacyjne mogą czasowo modyfikować grubość i biomechanikę rogówki.
- Podrażnienie lub stan zapalny czasem utrudniają spokojną, powtarzalną ocenę.
Właśnie dlatego dwa wyniki z dwóch różnych gabinetów nie zawsze muszą oznaczać realną zmianę chorobową. Najważniejszy jest trend i kontekst, a nie pojedynczy odczyt. To prowadzi do pytania, kiedy cienka rogówka naprawdę zaczyna mieć znaczenie kliniczne.
Gdy rogówka jest cieńsza niż zwykle, okulista szuka przyczyny
Cienka rogówka sama w sobie nie jest rozpoznaniem. U części osób to po prostu cecha anatomiczna, z którą nic złego się nie dzieje. Problem zaczyna się wtedy, gdy ścieńczenie łączy się z innymi nieprawidłowościami: nieregularnym obrazem topografii, gorszą jakością widzenia, podwyższonym ryzykiem jaskry albo historią zabiegów refrakcyjnych.
| Co widzę w badaniu | Dlaczego to ważne | Co zwykle sprawdza się dalej |
|---|---|---|
| CCT wyraźnie poniżej typowego zakresu | Może oznaczać mniejszy margines bezpieczeństwa przed niektórymi zabiegami. | Topografia, tomografia rogówki, ocena grubości w różnych punktach. |
| Cienka rogówka i podejrzenie jaskry | Pomiar ciśnienia może wyjść zaniżony, a ryzyko jaskry rośnie. | Powtórzenie tonometrii, ocena tarczy nerwu wzrokowego, badanie pola widzenia. |
| Ścieńczenie z nieregularnym kształtem | To klasyczny sygnał, że trzeba wykluczyć stożek rogówki. | Pachymetria punktowa, mapy topograficzne, kontrola postępu. |
| Rogówka cienka po LASIK lub PRK | Wynik trzeba odnieść do historii zabiegu i grubości resztkowej. | Kontrola stabilności, ocena ewentualnej ektazji rogówki. |
W praktyce najbardziej interesuje mnie to, czy cienka rogówka jest stabilna, czy postępuje i czy współgra z innymi objawami. Dopiero wtedy można mówić o realnym problemie, a nie tylko o wariancie anatomicznym. Z tym wiąże się jeszcze jedna bardzo ważna kwestia - wpływ grubości rogówki na pomiar ciśnienia.
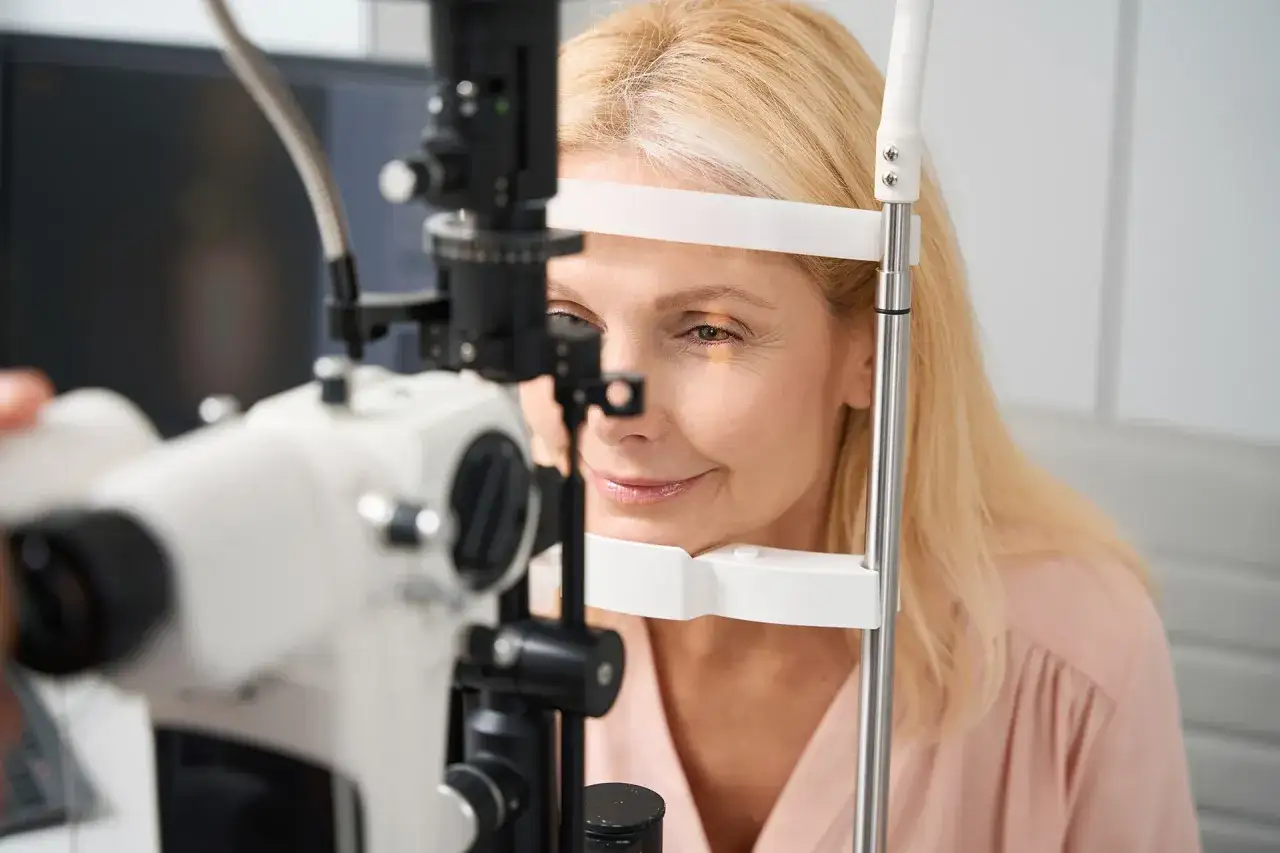
Jak wygląda badanie pachymetrii i kiedy je wykonać
Pachymetria jest szybka i zwykle bezbolesna. W wersji optycznej aparat wykonuje pomiar bez dotykania oka, a w wersji ultradźwiękowej stosuje się krople znieczulające i krótkie zetknięcie sondy z rogówką. Wynik najczęściej jest dostępny od razu, więc lekarz może od razu połączyć go z tonometrią i pozostałymi elementami badania.
- Badanie wykonuje się przy podejrzeniu jaskry lub w sytuacji, gdy ciśnienie nie pasuje do obrazu klinicznego.
- Jest ważne przed laserową korekcją wzroku, bo pomaga ocenić bezpieczeństwo zabiegu.
- Przydaje się w diagnostyce stożka rogówki i innych chorób prowadzących do ścieńczenia.
- Pomaga ocenić stan rogówki po urazach, stanach zapalnych i niektórych operacjach.
- Bywa zlecane przy podejrzeniu obrzęku rogówki lub dystrofii śródbłonka, na przykład Fuchsa.
Jeśli ktoś pyta mnie, czy to badanie „coś czuje”, odpowiedź jest prosta: w wersji optycznej praktycznie nie, a w wersji kontaktowej przez kilka sekund może być jedynie lekki dyskomfort. To niewielka cena za informację, która potrafi zmienić dalsze postępowanie. A właśnie przy jaskrze ta jedna liczba bywa wyjątkowo ważna.
Dlaczego wynik ma znaczenie przy jaskrze i pomiarze ciśnienia
Ciśnienie wewnątrzgałkowe mierzy się najczęściej metodą Goldmanna, a ta metoda jest zależna od właściwości rogówki. Cieńsza rogówka może zaniżać odczyt ciśnienia, a grubsza - zawyżać go. To oznacza, że dwie osoby z podobnym pomiarem mogą mieć zupełnie inny rzeczywisty obraz ryzyka.
W praktyce klinicznej cienka rogówka jest też jednym z czynników zwiększających czujność w kierunku jaskry pierwotnej otwartego kąta. Nie znaczy to jeszcze, że ktoś na pewno choruje, ale znaczy tyle, że nie wolno opierać się wyłącznie na pojedynczym wyniku ciśnienia. Ja zawsze zestawiam go z tarczą nerwu wzrokowego, polem widzenia i pachymetrią.
- Cienka rogówka może sprawić, że ciśnienie wyjdzie pozornie niższe, niż jest w rzeczywistości.
- Grubsza rogówka może dać wynik wyższy, mimo że ciśnienie w oku nie jest alarmujące.
- Samodzielne „korygowanie” ciśnienia na podstawie internetu zwykle prowadzi do błędnych wniosków.
- Najważniejszy jest cały obraz oka, a nie jedno odczytane mmHg.
To właśnie dlatego wynik pachymetrii ma sens tylko wtedy, gdy jest czytany razem z resztą badania. I dlatego przy odchyleniu od normy warto wiedzieć, jak się zachować zamiast od razu zakładać najgorsze.
Jak czytać wynik bez fałszywego alarmu
Najrozsądniejsze podejście jest proste: nie oceniaj jednej liczby w oderwaniu od całej wizyty. Grubość rogówki sama w sobie nie mówi wszystkiego, ale jest bardzo dobrym sygnałem ostrzegawczym albo uspokajającym, zależnie od reszty obrazu. Zawsze pytam więc o objawy, historię rodzinną, wcześniejsze wyniki i powód, dla którego badanie zostało wykonane.
- Sprawdź, czy wynik dotyczy centrum rogówki i jaką metodą został wykonany.
- Porównaj go z poprzednimi badaniami, najlepiej wykonanymi tym samym aparatem.
- Oceń go razem z ciśnieniem wewnątrzgałkowym, topografią i badaniem nerwu wzrokowego.
- Jeśli rogówka jest cienka, a w rodzinie występowała jaskra lub stożek rogówki, nie odkładaj kontroli.
- Jeśli rogówka jest gruba, ale masz mętnienie, obrzęk lub pogorszenie ostrości, też wymaga to wyjaśnienia.
Najważniejszy wniosek jest taki: nie szukaj w pachymetrii jednego „dobrego” albo „złego” numeru. Szukaj znaczenia w kontekście. Właśnie tak czytam ten wynik w gabinecie i tak warto go traktować także po wyjściu z badania: jako informację, która pomaga chronić wzrok, a nie jako powód do samodzielnej diagnozy. Jeśli odczyt odbiega od typowego zakresu albo towarzyszą mu inne objawy, najlepiej omówić go z okulistą podczas pełnej oceny oka.