Pierścień Weissa w oku to zwykle ślad po tylnym odłączeniu ciała szklistego, a nie osobna choroba. Sam męt bywa niegroźny, ale nagłe pojawienie się nowych zmian w polu widzenia zawsze warto potraktować serio, bo czasem towarzyszy mu pęknięcie siatkówki. W tym artykule wyjaśniam, jak wygląda to zjawisko, jakie objawy są typowe, kiedy potrzebna jest pilna wizyta i jak przebiega diagnostyka u okulisty.
Pierścień Weissa zwykle oznacza tylne odłączenie ciała szklistego, ale to objawy towarzyszące decydują o pilności
- To najczęściej okrągły lub owalny męt widoczny po odłączeniu tylnej części ciała szklistego od siatkówki.
- Samo zjawisko często nie wymaga leczenia, ale nagłe błyski, wysyp mętów albo cień w polu widzenia wymagają pilnej oceny.
- W ostrym objawowym PVD pęknięcie siatkówki może wystąpić już przy pierwszym badaniu, dlatego nie warto zwlekać.
- Rozpoznanie opiera się na badaniu dna oka po rozszerzeniu źrenic, a czasem także na OCT lub USG gałki ocznej.
- Po rozpoznaniu zwykle wystarcza obserwacja i kontrola, jeśli nie ma powikłań.
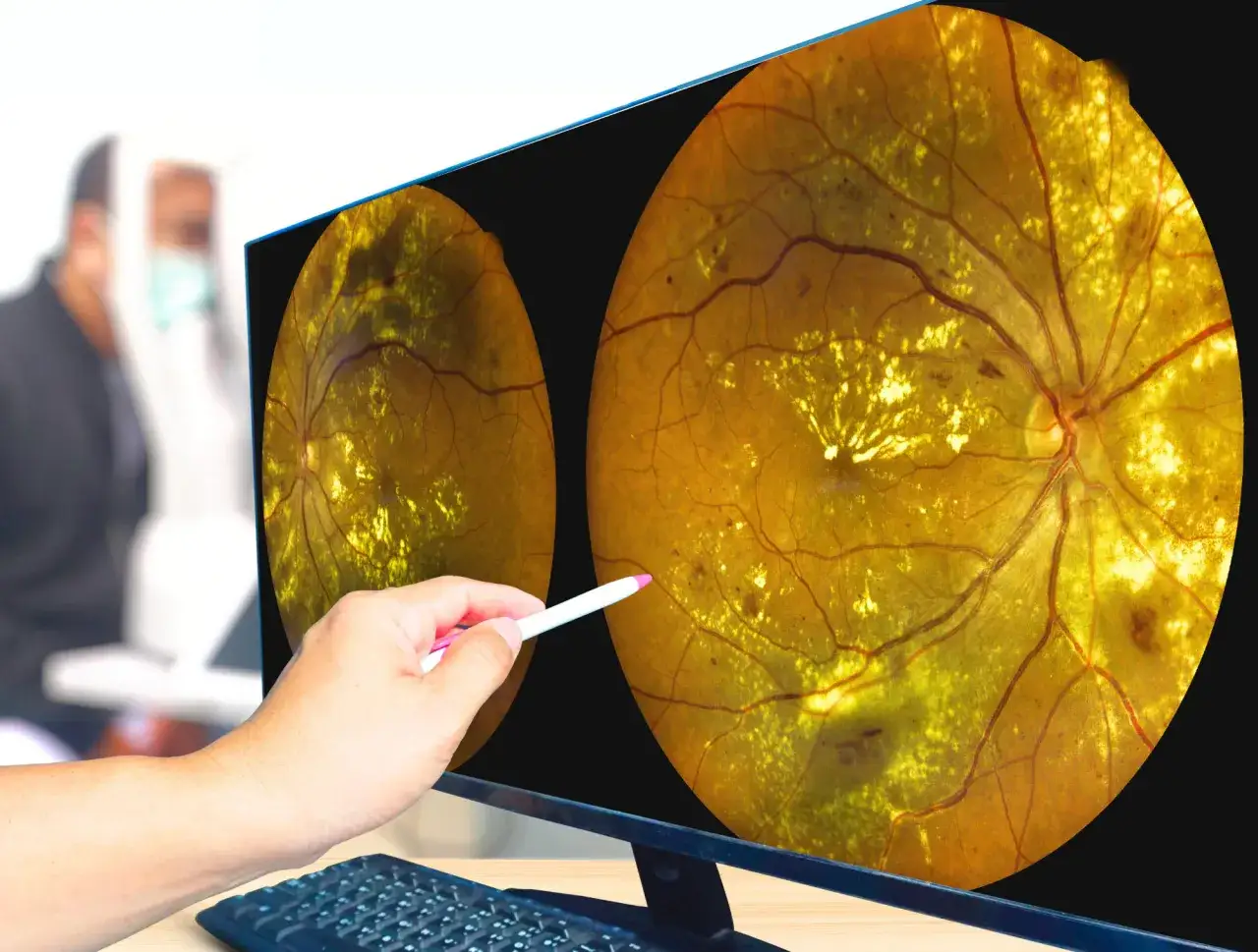
Czym jest pierścień Weissa i dlaczego się pojawia
Najprościej mówiąc, to męt powstający wtedy, gdy tylna część ciała szklistego odrywa się od siatkówki, a przy tarczy nerwu wzrokowego zostaje niewielki, okrągły fragment tkanki. W praktyce widzi się go jako ciemny pierścień, elipsę albo wyraźniejszą „obręcz” unoszącą się w polu widzenia. Nie każdy przypadek tylnego odłączenia ciała szklistego daje taki obraz, ale jeśli już się pojawia, jest dla okulisty ważną wskazówką diagnostyczną.
Mechanizm jest dość typowy dla wieku. Ciało szkliste z czasem upłynnia się i kurczy, przez co przestaje przylegać do siatkówki tak jak wcześniej. Wtedy odkleja się od tylnej ściany oka, a po tym procesie może zostać właśnie ten charakterystyczny męt. Najczęściej obserwuję to u osób po 50. roku życia, choć wcześniej zjawisko bywa częstsze u krótkowidzów, po operacji zaćmy, po urazach oka albo przy stanach zapalnych wewnątrzgałkowych.
Ważne jest jedno: sam pierścień nie mówi jeszcze, czy siatkówka jest bezpieczna. Mówi raczej, że doszło do zdarzenia mechanicznego w obrębie ciała szklistego i trzeba sprawdzić, czy nie doszło do pociągnięcia siatkówki. To prowadzi prosto do pytania o objawy towarzyszące.
Jakie objawy zwykle mu towarzyszą
Pacjenci opisują ten objaw bardzo podobnie: jako jedną większą plamkę, obręcz, pajęczynkę albo cień, który przemieszcza się wraz z ruchem oka. Często staje się bardziej widoczny na jasnym tle, np. na białej ścianie, ekranie albo przy czytaniu w dobrym świetle. Bywa też bardziej dokuczliwy przy patrzeniu na niebo lub inne jednolite, jasne powierzchnie.
Do pierścienia Weissa mogą dołączać błyski światła, szczególnie po bokach pola widzenia, częściej w ciemnym otoczeniu albo przy ruchu gałki ocznej. Zwykle nie ma bólu ani zaczerwienienia, więc jeśli pojawiają się takie objawy, myślę już szerzej niż o samym PVD i rozważam także zapalenie lub inne problemy okulistyczne.
W niepowikłanym przebiegu objawy często słabną z czasem. Mózg przyzwyczaja się do mętu, a część zmian osiada niżej w gałce ocznej i przestaje wchodzić w oś widzenia. To jednak nie znaczy, że nowy męt można zignorować, bo właśnie tutaj łatwo przeoczyć sytuację alarmową.
Kiedy objawy są alarmowe i nie warto czekać
Najważniejsza zasada jest prosta: sam pierścień nie musi być groźny, ale jego nagłe pojawienie się zawsze wymaga czujności. W ostrym objawowym odłączeniu ciała szklistego pęknięcie siatkówki przy pierwszym badaniu nie jest rzadkością, dlatego przy nowych objawach nie odkładałbym wizyty „na obserwację przez kilka tygodni”.
| Objaw | Co może oznaczać | Jak zareagować |
|---|---|---|
| Gwałtowny wzrost liczby mętów | Może świadczyć o krwotoku do ciała szklistego albo o przedarciu siatkówki | Pilna konsultacja okulistyczna, najlepiej tego samego dnia |
| Błyski światła | Siatkówka może być pociągana przez kurczące się ciało szkliste | Nie czekać na samoistne ustąpienie, tylko zgłosić się do badania |
| Cień, kurtyna albo zasłona w polu widzenia | To klasyczny sygnał możliwego odwarstwienia siatkówki | Traktować jako stan pilny |
| Wyraźny spadek ostrości widzenia | Może oznaczać powikłanie, nie tylko zwykły męt | Badanie okulistyczne bez zwłoki |
| Ból i zaczerwienienie | To nie jest typowy obraz niepowikłanego PVD | Rozszerzyć diagnostykę, bo przyczyna może być inna |
W praktyce mam jedną prostą zasadę: jeśli objaw jest nowy, nagły i wyraźnie inny niż dotychczasowe męty, trzeba go sprawdzić. To właśnie takie przypadki najczęściej wymagają wykluczenia przedarcia siatkówki, a czasem szybkiego leczenia. Z tego wynika pytanie, jak lekarz potwierdza, że problem ogranicza się do odłączenia ciała szklistego.
Jak okulista potwierdza rozpoznanie
Podstawą jest badanie dna oka po rozszerzeniu źrenic. Lekarz ocenia wtedy siatkówkę, obwód dna oka i obecność ewentualnych przedarć. W wielu przypadkach to wystarcza, zwłaszcza gdy objawy są typowe i obraz jest dobrze widoczny.
Jeśli obraz nie jest jednoznaczny, do gry wchodzą badania dodatkowe. OCT pozwala zobaczyć relacje między ciałem szklistym a siatkówką, a USG gałki ocznej bywa przydatne wtedy, gdy wgląd utrudnia np. krwotok lub gorsza przejrzystość ośrodków optycznych. To nie są badania „na wszelki wypadek”, tylko narzędzia, które pomagają wykluczyć powikłania.
| Badanie | Po co się je wykonuje | Kiedy jest szczególnie przydatne |
|---|---|---|
| Badanie dna oka po rozszerzeniu źrenic | Ocena siatkówki i szukanie przedarć | Przy większości świeżych objawów |
| OCT | Dokładna ocena tylnego odcinka oka | Gdy potrzebna jest lepsza analiza przyczepu ciała szklistego |
| USG B-scan | Obrazowanie struktur wewnątrz oka | Gdy dno oka trudno obejrzeć bezpośrednio |
Po potwierdzeniu niepowikłanego PVD zwykle nie wdraża się leczenia przyczynowego, bo samo odłączenie ciała szklistego jest procesem naturalnym. Uważam jednak, że ważniejsza od samej etykiety rozpoznania jest informacja, czy siatkówka jest cała i kiedy ma się odbyć kontrola. To przechodzi w praktyczne pytanie: co robić dalej po wizycie.
Co zrobić po rozpoznaniu i czego nie robić
Jeśli lekarz stwierdził niepowikłane odłączenie ciała szklistego, zwykle zaleca się obserwację. Objawy często słabną w ciągu kilku tygodni do około 3 miesięcy, a część mętów staje się mniej dokuczliwa, bo układ wzrokowy przestaje na nie zwracać uwagę. W wielu przypadkach to wystarcza, bez żadnych zabiegów.
Nie oznacza to jednak całkowitego „nicnierobienia”. Po pierwszym epizodzie standardem jest kontrola okulistyczna po kilku tygodniach, najczęściej po 4-6 tygodniach, a w części zaleceń także dodatkowe wizyty w pierwszych 3 miesiącach. Jeżeli objawy nasilą się wcześniej, kontrola powinna odbyć się natychmiast, bez czekania na umówiony termin.
W ostrej fazie zwykle rozsądnie jest ograniczyć duży wysiłek i ruchy, które nasilają dolegliwości, zwłaszcza jeśli tak zaleci lekarz. Nie liczyłbym też na krople „na męty”, suplementy czy domowe sposoby, bo one nie usuną przyczyny. Jeśli pojawi się nowy cień, błyski albo nagły wysyp plamek, najważniejsze jest ponowne badanie, a nie obserwowanie tego przez kolejne dni.
Po rozpoznaniu dobrze jest też wiedzieć, z jakimi innymi zjawiskami ten objaw bywa mylony, bo to pozwala zachować zdrowy dystans bez fałszywego uspokajania się.
Jak odróżnić go od innych mętów i problemów
Nie każdy męt w oku ma tę samą wagę. Pierścień Weissa jest zwykle bardziej okrągły, większy i wyraźniej odcinający się od tła niż drobne, nieregularne punkty czy nitki. Często pacjent zauważa go właśnie po tym, że „coś krąży” w polu widzenia przy ruchu gałki ocznej.
Inne obrazy są bardziej niepokojące. Gęsty deszcz ciemnych drobinek może sugerować krwotok do ciała szklistego, a cień zasuwający pole widzenia bardziej pasuje do odwarstwienia siatkówki. W takim porównaniu pomaga prosta zasada: im bardziej nagły, liczny i związany z błyskami jest objaw, tym pilniej trzeba go sprawdzić.
- Pojedynczy, ruchomy pierścień częściej pasuje do niepowikłanego PVD.
- Wiele nowych mętów naraz zwiększa podejrzenie powikłania.
- Błyski świetlne są sygnałem pociągania siatkówki.
- Kurtyna lub cień wymagają pilnej diagnostyki.
- Ból i zaczerwienienie nie są typowe dla samego pierścienia i poszerzają rozpoznanie różnicowe.
To porównanie nie zastępuje badania, ale pomaga nie bagatelizować zmian. Jeśli coś wygląda inaczej niż zwykły, od dawna znany męt, trzeba przyjąć, że może chodzić o świeży proces w oku. Na tym etapie najważniejsze jest już nie samo nazwanie zjawiska, ale szybka reakcja i dobra ocena ryzyka.
Co warto zapamiętać, gdy nagle pojawia się nowy męt w polu widzenia
Najkrócej: pierścień Weissa to najczęściej ślad po naturalnym odłączeniu tylnego ciała szklistego, a nie powód do paniki sam w sobie. Nie wolno jednak ignorować nowego objawu, bo z tym samym mechanizmem mogą współistnieć przedarcie albo odwarstwienie siatkówki. Z mojego punktu widzenia najważniejsze jest więc nie to, czy męt ma idealnie opisany kształt, ale czy pojawił się nagle i czy towarzyszą mu błyski, spadek ostrości widzenia lub cień.Jeżeli jesteś po 50. roku życia, masz krótkowzroczność, przeszedłeś operację zaćmy albo doznałeś urazu oka, próg do wizyty powinien być jeszcze niższy. Lepiej sprawdzić „fałszywy alarm” niż przeoczyć stan, który wymaga pilnego leczenia. Przy nowych mętach w oku rozsądek jest prostszy niż obserwacja na własną rękę: badanie dna oka daje odpowiedź szybciej i pewniej niż czekanie.
