Najważniejsze jest to, że jeden epizod zapalenia nerwu wzrokowego nie przesądza jeszcze o SM
- Nie każdy przypadek zapalenia nerwu wzrokowego oznacza stwardnienie rozsiane.
- Ryzyko SM rośnie, gdy w MRI widać zmiany demielinizacyjne lub gdy objawy nawracają.
- Typowe są: pogorszenie widzenia w jednym oku, ból przy ruchach gałki ocznej i gorsze rozpoznawanie barw.
- W diagnostyce ważne są MRI, badanie okulistyczne, czasem testy przeciwciał AQP4 i MOG oraz badania krwi.
- Inne przyczyny obejmują NMOSD, MOGAD, infekcje, choroby autoimmunologiczne i toksyny.
- Przy nagłym spadku ostrości widzenia trzeba zgłosić się do lekarza tego samego dnia.
Dlaczego ten objaw nie przesądza jeszcze o rozpoznaniu
Ja zwykle traktuję zapalenie nerwu wzrokowego jak sygnał ostrzegawczy, a nie gotową diagnozę. Sam stan zapalny mówi tylko tyle, że doszło do uszkodzenia nerwu wzrokowego, ale nie odpowiada jeszcze na pytanie, dlaczego do tego doszło. W praktyce najczęstszy mechanizm jest demielinizacyjny, czyli związany z uszkodzeniem osłonki mielinowej, ale taki proces może występować zarówno w SM, jak i w innych chorobach układu nerwowego.To właśnie dlatego jedna osoba ma po takim epizodzie pełną diagnostykę neurologiczną, a inna tylko krótką obserwację okulistyczną. Wiele zależy od wieku, charakteru objawów, wyniku rezonansu i tego, czy pojawiły się dodatkowe dolegliwości neurologiczne. Żeby to dobrze odczytać, trzeba najpierw zobaczyć, jak wygląda typowy obraz samego zapalenia nerwu wzrokowego.
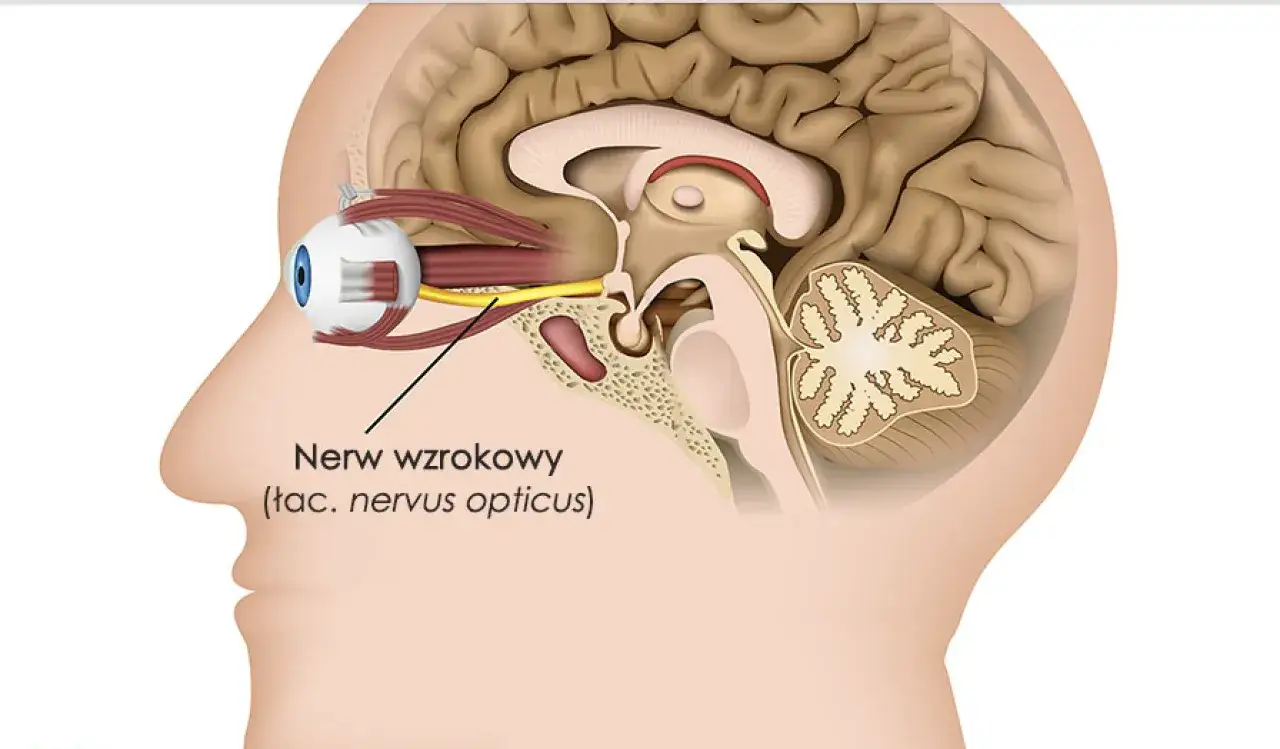
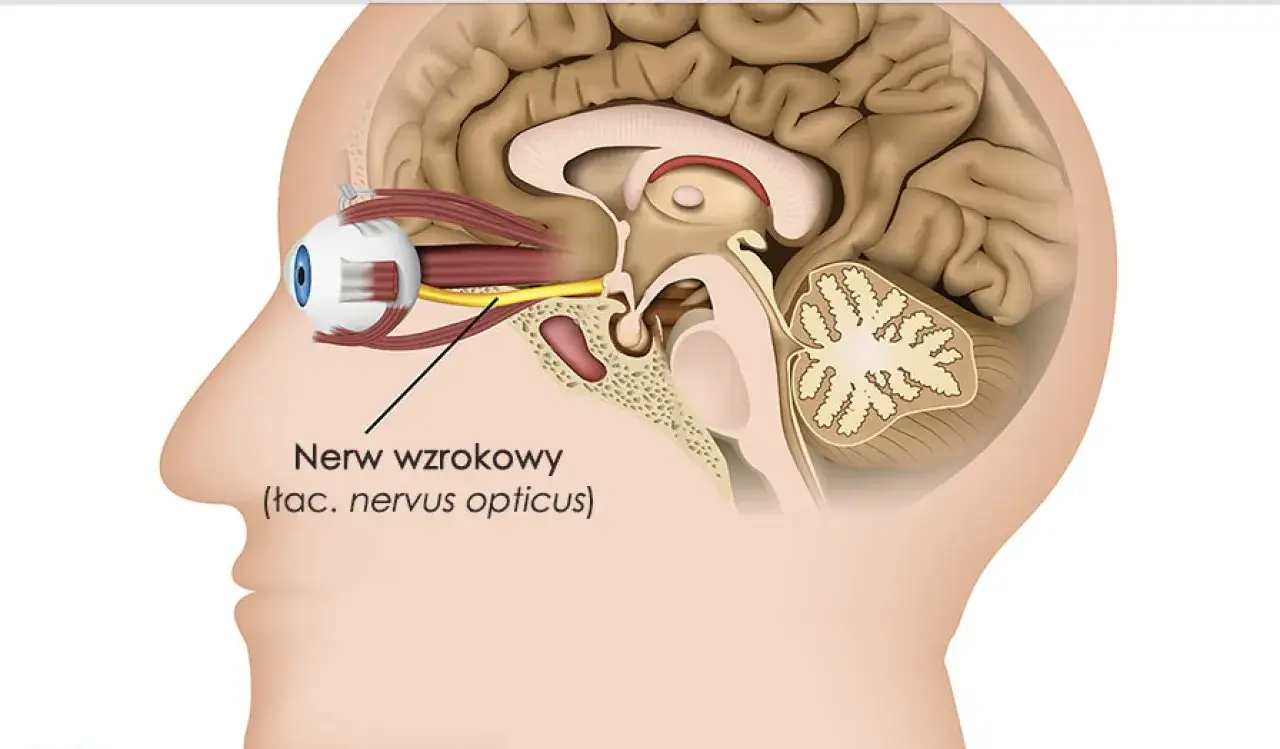
Jak wygląda typowy obraz zapalenia nerwu wzrokowego
W klasycznym wariancie widzę kilka cech, które dość mocno kierują myślenie w stronę zapalenia nerwu wzrokowego. Najczęściej pojawia się jednostronne, podostre pogorszenie widzenia rozwijające się w ciągu godzin albo kilku dni. Często towarzyszy mu ból przy poruszaniu okiem, a pacjent opisuje też, że kolory stały się „wyprane”, mniej nasycone albo że centralna część obrazu jest zamglona.
- spadek ostrości widzenia w jednym oku, zwykle bez zaczerwienienia gałki ocznej,
- ból nasilający się przy ruchach oka,
- gorsze rozpoznawanie barw, zwłaszcza czerwieni,
- mroczek centralny lub ubytek w polu widzenia,
- czasem światłowstręt i trudność z oceną kontrastu.
Nie każdy taki zestaw objawów oznacza ten sam problem, ale dla mnie to bardzo ważna wskazówka, że trzeba działać szybko. Jeśli obraz jest nietypowy, np. oba oczy zajęte są jednocześnie, ból jest bardzo silny albo widzenie pogarsza się inaczej niż zwykle, diagnostyka musi iść szerzej. I właśnie wtedy naturalnie pojawia się pytanie, kiedy bardziej myśli się o SM niż o innej przyczynie.
Kiedy bardziej myśli się o stwardnieniu rozsianym
Przy pierwszym epizodzie demielinizacyjnego zapalenia nerwu wzrokowego lekarz szuka nie tylko samego stanu zapalnego, ale też sygnałów, że może to być pierwszy objaw szerszego procesu w ośrodkowym układzie nerwowym. Jak podaje Mayo Clinic, po jednym epizodzie zapalenia nerwu wzrokowego ryzyko rozwoju SM w całym życiu wynosi około 50%, a gdy rezonans magnetyczny pokazuje zmiany w mózgu, prawdopodobieństwo rośnie jeszcze bardziej.
| Cecha | Co może sugerować | Dlaczego to ważne |
|---|---|---|
| Jednostronny ból przy ruchach oka | Typowy obraz demielinizacyjny, często spotykany w SM | To jedna z najbardziej klasycznych cech zapalenia nerwu wzrokowego związanego z demielinizacją |
| Zmiany demielinizacyjne w MRI mózgu | Wyższe ryzyko późniejszego rozpoznania SM | Rezonans pokazuje, czy problem może dotyczyć więcej niż jednego miejsca w układzie nerwowym |
| Wiek 20-40 lat | Profil częsty dla SM | Nie rozstrzyga samodzielnie, ale pasuje do obrazu choroby |
| Drętwienie, osłabienie, zaburzenia równowagi, podwójne widzenie | Szerszy proces neurologiczny | Takie objawy zwiększają potrzebę pilnej konsultacji neurologicznej |
| Nawracające epizody | Nie tylko SM, ale też NMOSD lub MOGAD | Powtarzalność objawów zmienia całe podejście diagnostyczne |
W praktyce jedna rzecz jest szczególnie ważna: SM to nie jedyne wyjaśnienie demielinizacyjnego zapalenia nerwu wzrokowego. Jeśli objawy są bardziej gwałtowne, obustronne albo nawracające, muszę brać pod uwagę także inne jednostki. To prowadzi do kolejnego kroku, czyli oceny chorób, które często są mylone ze stwardnieniem rozsianym.
Jakie inne choroby mogą dawać podobny obraz
To jest miejsce, w którym łatwo popełnić błąd, bo samo słowo „zapalenie” brzmi podobnie, ale przyczyny mogą być zupełnie różne. Dla pacjenta ma to znaczenie praktyczne, bo leczenie zapalenia nerwu wzrokowego przy SM wygląda inaczej niż przy infekcji, a jeszcze inaczej przy NMOSD czy MOGAD.
| Możliwa przyczyna | Co ją często wyróżnia | Dlaczego nie wolno jej mylić z SM |
|---|---|---|
| NMOSD, czyli neuromyelitis optica spectrum disorder | Silniejsze, czasem obustronne zapalenie nerwu wzrokowego i gorsza regeneracja po napadzie | To inna choroba autoimmunologiczna, zwykle związana z przeciwciałami AQP4 i innym leczeniem |
| MOGAD, czyli choroba związana z przeciwciałami przeciw MOG | Często nawrotowy przebieg, bywa obustronna, rokowanie wzrokowe bywa lepsze niż w NMOSD | Wymaga rozpoznania laboratoryjnego, bo podejście terapeutyczne różni się od leczenia SM |
| Infekcje | Historia niedawnej infekcji, gorączka, objawy ogólne lub dodatnie badania serologiczne | Tu trzeba leczyć przyczynę, a nie zakładać od razu procesu demielinizacyjnego |
| Choroby autoimmunologiczne, np. sarkoidoza, toczeń, choroba Behçeta | Objawy ogólnoustrojowe, zmiany skórne, stawowe lub błon śluzowych | Zmieniają cały plan diagnostyki, bo oczy nie są jedynym zajętym narządem |
| Leki i toksyny, np. etambutol lub metanol | Związek czasowy z ekspozycją na lek albo substancję toksyczną | Tu najważniejsze jest szybkie odstawienie czynnika i ocena uszkodzenia, a nie szukanie SM na siłę |
Mówiąc prosto: to samo oko może dawać podobny objaw z wielu różnych powodów. Jeśli ktoś dostanie etykietę „zapalenie nerwu wzrokowego” bez dalszej diagnostyki, a potem okazuje się, że chodziło o NMOSD albo infekcję, skutki mogą być poważne. Dlatego tak ważne są badania, które porządkują obraz kliniczny.
Jakie badania zwykle porządkują diagnostykę
Ja zawsze patrzę na diagnostykę jak na układanie kilku puzzli naraz. Samo badanie okulistyczne daje ważne wskazówki, ale dopiero rezonans, badania laboratoryjne i czasem konsultacja neurologiczna pozwalają ustalić, czy mamy do czynienia z izolowanym epizodem, SM, czy inną chorobą demielinizacyjną.| Badanie | Co wnosi | Kiedy bywa szczególnie ważne |
|---|---|---|
| Badanie okulistyczne | Ocena ostrości widzenia, widzenia barw, źrenic i pola widzenia | Na samym początku, żeby potwierdzić, że problem naprawdę dotyczy nerwu wzrokowego |
| MRI mózgu i oczodołów z kontrastem | Pokazuje zmiany demielinizacyjne i aktywny stan zapalny | Kluczowe, gdy trzeba ocenić ryzyko SM albo rozważyć NMOSD czy MOGAD |
| OCT, czyli optyczna koherentna tomografia | Ocenia warstwy siatkówki i pośrednio stopień uszkodzenia włókien nerwowych | Pomaga w monitorowaniu zmian i odzyskiwania funkcji wzroku |
| Badania przeciwciał AQP4 i MOG | Wspierają rozpoznanie NMOSD lub MOGAD | Zwłaszcza przy obustronnym, cięższym lub nawrotowym zapaleniu nerwu wzrokowego |
| Badania krwi, czasem płynu mózgowo-rdzeniowego | Pomagają wykluczyć infekcję i inne choroby zapalne | Gdy obraz kliniczny nie pasuje do klasycznego SM albo objawy są nietypowe |
To właśnie tutaj diagnostyka przestaje być „czy to SM, czy nie” i staje się pytaniem o konkretną przyczynę. Im bardziej nietypowy obraz, tym większa potrzeba, by nie poprzestać na jednym rozpoznaniu. Z tego powodu kolejnym praktycznym krokiem jest szybka reakcja na same objawy, zanim ktoś zdąży sam siebie uspokoić albo przeciwnie, wyciągnąć zbyt daleki wniosek.
Co zrobić od razu po pojawieniu się objawów
Jeśli widzenie nagle się pogarsza, nie warto czekać kilku dni „aż przejdzie”. Przy zapaleniu nerwu wzrokowego czas ma znaczenie, bo w grę wchodzi nie tylko komfort, ale też realna szansa na ograniczenie uszkodzenia nerwu. Ja polecam traktować to jak sytuację wymagającą pilnej oceny, zwłaszcza gdy objawom towarzyszy ból przy ruchach oka albo zaburzenia widzenia są wyraźne.
- Skontaktować się pilnie z okulistą albo zgłosić się do ostrego dyżuru, jeśli widzenie wyraźnie spadło.
- Nie prowadzić samochodu, dopóki obraz nie wróci do normy i nie wiadomo, co jest przyczyną.
- Zapisać, kiedy dokładnie objawy się zaczęły, czy dotyczą jednego czy obu oczu i czy pojawił się ból.
- Przygotować listę leków, niedawnych infekcji i wcześniejszych epizodów neurologicznych.
- Jeśli doszły drętwienia, osłabienie kończyn, problemy z chodzeniem albo podwójne widzenie, potraktować to jako pilny problem neurologiczny.
W tym miejscu wielu pacjentów pyta o leczenie, bo samo badanie nie wystarcza, jeśli objawy są już aktywne. I rzeczywiście, sposób terapii dużo mówi o tym, jak lekarz interpretuje przyczynę zapalenia.
Jak wygląda leczenie i ile zwykle trwa powrót do formy
Najczęściej podstawą leczenia są kortykosteroidy w dużej dawce, zwykle podawane przez 3 do 5 dni, czasem dożylnie, a czasem doustnie w odpowiednim schemacie. Ich zadaniem nie jest „wyleczenie SM”, tylko wyciszenie stanu zapalnego i ograniczenie uszkodzenia nerwu wzrokowego. Jeżeli przyczyną jest infekcja, leczy się infekcję; jeśli chodzi o NMOSD albo MOGAD, potrzebne bywa leczenie immunologiczne, a przy ciężkim lub opornym przebiegu rozważa się plazmaferezę.
W praktyce poprawa zwykle nie jest natychmiastowa. Ból często ustępuje szybciej niż ostrość widzenia, a pełniejszy powrót może trwać tygodnie albo nawet kilka miesięcy. U części osób wzrok wraca prawie do normy, ale nie zawsze odzyskuje się wszystko w 100 procentach, dlatego tak ważne jest szybkie rozpoznanie i dobrze ustawiona diagnostyka. To prowadzi do ostatniej rzeczy, którą warto zapamiętać, zanim człowiek zamknie temat zbyt wcześnie.
Co warto zapamiętać, jeśli chcesz ocenić ryzyko SM rozsądnie
Najbardziej praktyczny wniosek jest prosty: jednorazowe zapalenie nerwu wzrokowego nie równa się automatycznie SM, ale też nie wolno go bagatelizować. O ryzyku decyduje cały kontekst, zwłaszcza obraz w MRI, charakter objawów, liczba epizodów i to, czy pojawiają się inne dolegliwości neurologiczne. Dla czytelnika oznacza to jedno: nie szukaj szybkiej etykiety, tylko rzetelnej diagnostyki.
Jeśli objawy są typowe, warto myśleć o konsultacji okulistycznej i neurologicznej jako o dwóch uzupełniających się krokach, a nie konkurencyjnych opiniach. Przy nagłym pogorszeniu widzenia, bólu przy ruchu oka albo dodatkowych objawach neurologicznych szybka reakcja jest ważniejsza niż próba samodzielnego rozstrzygania, czy to SM, czy nie.