Najkrócej: badanie jest szybkie, ale wynik trzeba czytać w kontekście
- Najczęściej przyjmuje się zakres 10–21 mmHg jako orientacyjny punkt odniesienia, ale sam wynik nie przesądza o diagnozie.
- Najdokładniejszą metodą pozostaje tonometria aplanacyjna Goldmanna, zwykle wykonywana po znieczuleniu kroplami.
- Popularny air puff jest szybki i bezdotykowy, ale częściej służy do screeningu niż do potwierdzania rozpoznania.
- Grubość rogówki, zaciskanie powiek i napięcie podczas badania potrafią wyraźnie zmienić odczyt.
- Pojedynczy pomiar nie wystarcza do oceny jaskry, bo liczy się też nerw wzrokowy, OCT i często pole widzenia.
Na czym polega pomiar ciśnienia wewnątrzgałkowego
Ciśnienie wewnątrzgałkowe to nacisk płynu znajdującego się w oku. Wynik podaje się w mmHg, czyli milimetrach słupa rtęci. Za zakres referencyjny najczęściej uznaje się około 10–21 mmHg, ale to tylko punkt wyjścia do interpretacji, nie gotowa diagnoza.W praktyce tonometrię wykorzystuje się głównie do wykrywania i monitorowania jaskry, a także do kontroli po leczeniu lub zabiegach okulistycznych. Ważne jest też to, że ciśnienie w oku nie ma nic wspólnego z ciśnieniem tętniczym - to dwa zupełnie różne parametry. Sam wynik może wyglądać „dobrze”, a mimo to lekarz będzie chciał sprawdzić jeszcze tarczę nerwu wzrokowego, grubość rogówki i inne elementy badania.
Właśnie dlatego nie traktuję tonometrii jako samotnego testu, tylko jako fragment szerszej oceny okulistycznej. Gdy już wiadomo, po co wykonuje się badanie, łatwiej zrozumieć sam przebieg wizyty.
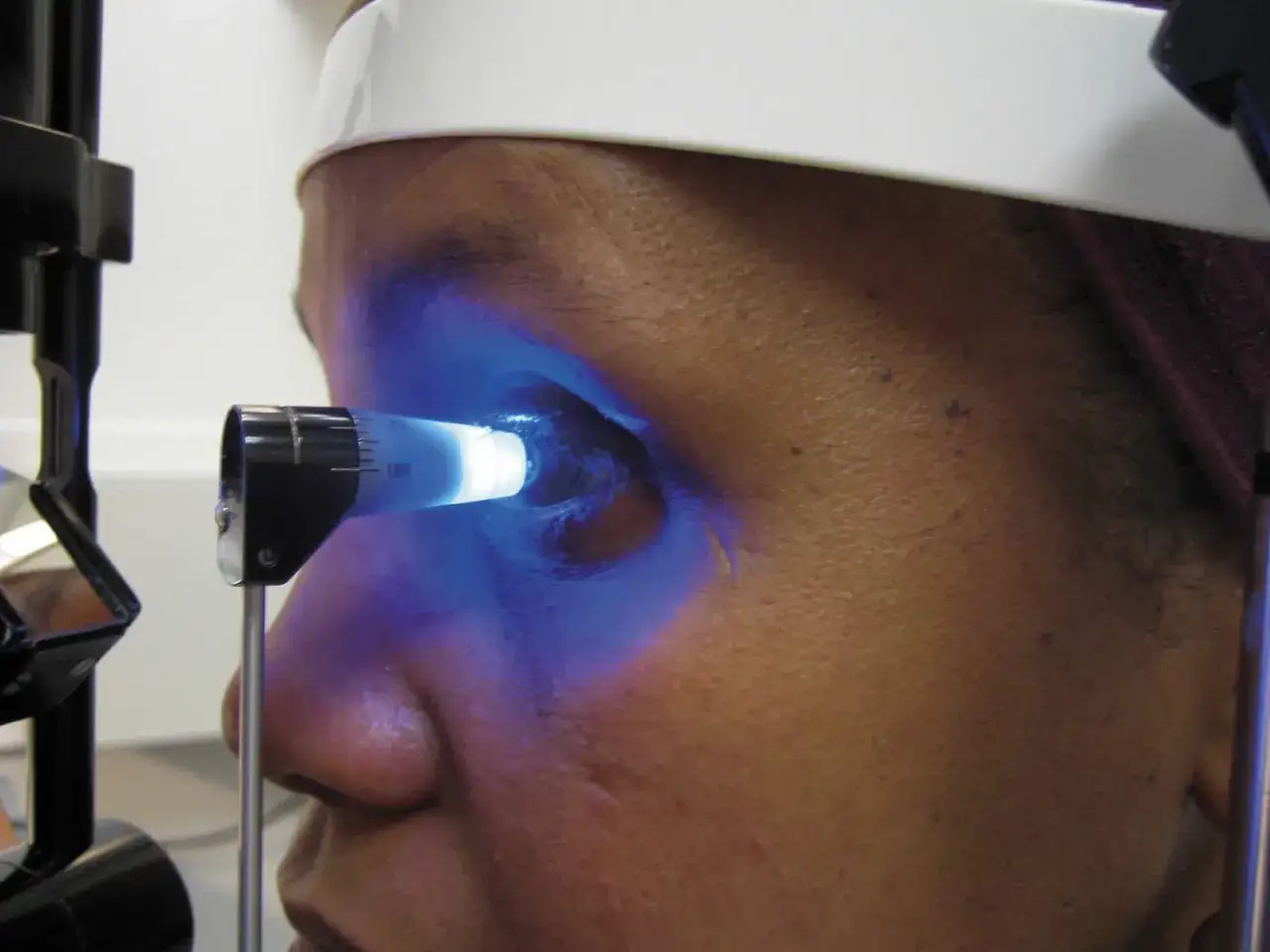
Tak wygląda badanie krok po kroku
W gabinecie pacjent zwykle siada przy lampie szczelinowej albo przy osobnym urządzeniu do pomiaru. Cała procedura jest krótka, ale wymaga spokojnego ustawienia głowy i patrzenia prosto przed siebie. To ważne, bo zaciskanie powiek, napinanie karku albo wstrzymywanie oddechu potrafią zawyżyć odczyt.
- Siadasz wygodnie i opierasz brodę oraz czoło na podpórkach.
- Jeśli badanie ma być kontaktowe, dostajesz krople znieczulające, a czasem także barwnik fluoresceinę.
- Patrzysz w stały punkt i starasz się nie poruszać.
- Urządzenie delikatnie dotyka rogówki albo wysyła krótki strumień powietrza.
- Odczyt pojawia się od razu w mmHg.
- Osoba badająca od razu może powiedzieć, czy wynik wygląda prawidłowo, granicznie czy wymaga kontroli.
W metodzie kontaktowej pacjent zwykle czuje co najwyżej lekki dotyk, bo rogówka jest wcześniej znieczulona. W metodzie bezdotykowej bardziej zaskakuje sam podmuch niż ból. Sam pomiar trwa zwykle tylko kilkanaście sekund, a cała wizyta - kilka minut. To prowadzi do pytania, czym właściwie różnią się najczęściej stosowane techniki.
Jakie metody pomiaru stosuje się najczęściej
W praktyce gabinety korzystają z kilku rozwiązań, ale ich zastosowanie i dokładność nie są takie same. Jeśli zależy ci na potwierdzeniu wyniku, a nie tylko na szybkim screeningu, wybór metody ma duże znaczenie.
| Metoda | Jak działa | Co przemawia za nią | Ograniczenia | Gdzie spotyka się ją najczęściej |
|---|---|---|---|---|
| Tonometryczna aplanacja Goldmanna | Delikatny kontakt z rogówką po znieczuleniu, z użyciem fluoresceiny i lampy szczelinowej. | Uznawana za punkt odniesienia, daje bardzo wiarygodne wyniki. | Wymaga kontaktu, wprawy i prawidłowej techniki; wynik zależy m.in. od rogówki. | Gabinet okulistyczny, badania kontrolne, potwierdzanie wyników. |
| Tonometr bezdotykowy | Krótki podmuch powietrza spłaszcza powierzchnię rogówki. | Szybki, bez kropli znieczulających, wygodny do przesiewu. | Bywa mniej precyzyjny niż Goldmann i mocniej zależy od warunków badania. | Screening w wielu gabinetach i punktach badań wzroku. |
| Tonometr ręczny | Niewielka końcówka lub sonda mierzy ciśnienie w krótkim, kontaktowym pomiarze. | Pomaga u dzieci, osób leżących albo wtedy, gdy trudno ustawić pacjenta przy lampie. | Zależy od urządzenia i doświadczenia osoby badającej. | Oddziały szpitalne, pediatria, sytuacje nietypowe. |
Jeśli w gabinecie zobaczysz air puff, nie trzeba od razu zakładać, że coś jest nie tak. To po prostu szybka metoda przesiewowa. Gdy wynik jest graniczny albo wyższy, często potwierdza się go dokładniejszą tonometrią kontaktową. I właśnie wtedy widać, że jeden pomiar nie wystarcza do uczciwej oceny sytuacji.
Co może zafałszować wynik i dlaczego jeden odczyt nie wystarczy
Najczęstszy błąd polega na traktowaniu pojedynczej liczby jak wyroku. Tymczasem wynik potrafią zmienić nawet drobiazgi: zbyt mocne zaciskanie powiek, ucisk palcem na powiekę, napięcie mięśni twarzy, wstrzymywanie oddechu albo po prostu budowa samej rogówki. Grubsza rogówka zwykle zawyża odczyt, a cieńsza może go zaniżać.
- grubość i elastyczność rogówki,
- blizny, nieregularny astygmatyzm lub zmiany po zabiegach na rogówce,
- suchy, niestabilny film łzowy,
- zaciskanie powiek i napięcie podczas badania,
- ucisk na oko lub powiekę,
- przebyte operacje refrakcyjne, które mogą utrudniać interpretację.
Jak się przygotować i czego się spodziewać po wizycie
Do samej tonometrii zwykle nie trzeba specjalnych przygotowań. Najczęściej wystarczy zdjąć soczewki kontaktowe, jeśli placówka o to poprosi, i powiedzieć o urazach oka, przebytych infekcjach, operacjach oraz lekach stosowanych na stałe. Jeśli w rodzinie występowała jaskra, ta informacja też ma znaczenie.
- Nie spiesz się bezpośrednio przed badaniem, bo pośpiech zwiększa napięcie.
- Nie trzeć oczu tuż przed wizytą.
- Jeśli nosisz soczewki, miej przy sobie pojemnik, gdyby trzeba było je zdjąć.
- Zapytaj, czy wynik będzie pomiarem przesiewowym, czy pomiarem potwierdzającym.
Samo badanie jest zwykle bezproblemowe. Przy metodzie kontaktowej można odczuć delikatny nacisk, ale znieczulenie skutecznie ogranicza dyskomfort. Przy metodzie bezdotykowej czuć raczej krótkie uderzenie powietrza niż ból. Jeśli po badaniu rozszerzono źrenice, ostrożność dotyczy już nie samego pomiaru, ale towarzyszących badań - wtedy warto nie planować od razu prowadzenia auta. To naturalnie prowadzi do kwestii, kiedy wynik trzeba skonsultować szybciej.
Kiedy wynik trzeba potraktować ostrożniej
Wynik powyżej 21 mmHg nie oznacza automatycznie choroby, ale powinien skłonić do spokojnej, rzeczowej oceny przez okulistę. Tak samo trzeba zachować czujność, gdy odczyt powtarza się w kolejnych badaniach, wyraźnie różni się między oczami albo nie pasuje do obrazu całego oka.
Jeszcze ważniejsze są objawy towarzyszące: ból oka, nagłe pogorszenie widzenia, czerwone oko, tęczowe halo wokół świateł, nudności lub wymioty. Taki zestaw może sugerować stan pilny i wymaga szybszej oceny, a nie czekania na kolejną rutynową wizytę.
W praktyce niepokoi mnie też sytuacja, w której wynik „mieści się w normie”, ale lekarz widzi zmiany w nerwie wzrokowym albo pacjent ma obciążony wywiad rodzinny. Jaskra nie zawsze idzie w parze z wysoką liczbą na aparacie, dlatego sama tonometria nie kończy diagnostyki. Do pełnego obrazu dochodzą jeszcze badanie dna oka, OCT i często pole widzenia. I właśnie ta szersza perspektywa najlepiej chroni przed fałszywym poczuciem bezpieczeństwa.Co warto zapamiętać przed kolejną kontrolą wzroku
Jeśli mam wskazać trzy rzeczy, które najbardziej pomagają pacjentowi, są to: metoda pomiaru, warunki badania i wcześniejsze wyniki. Zapisana liczba w mmHg, informacja o tym, czy pomiar był bezdotykowy czy kontaktowy, oraz uwaga o grubości rogówki dają dużo lepszy punkt odniesienia niż pojedynczy odczyt wyrwany z kontekstu.
- zachowuj poprzednie wyniki, jeśli badanie było wykonywane w różnych miejscach,
- powiedz o LASIK, PRK, urazach oka i przewlekłym stosowaniu kropli,
- nie lekceważ wyraźnej różnicy między oczami, nawet jeśli liczby wyglądają spokojnie,
- proś o wyjaśnienie, czy pomiar był przesiewowy, czy potwierdzający,
- jeśli coś cię niepokoi, nie czekaj z pytaniem do następnej wizyty.
Takie podejście oszczędza domysłów i ułatwia lekarzowi ocenę ryzyka. A dla ciebie oznacza po prostu spokojniejszą, bardziej świadomą kontrolę wzroku i lepsze zrozumienie tego, co naprawdę mówi wynik tonometrii.
