Najważniejsze rzeczy, które warto wiedzieć przed badaniem i po nim
- Badanie mierzy centralną grubość rogówki, czyli zwykle kluczowy parametr w ocenie okulistycznej.
- Średni wynik u dorosłych najczęściej kręci się wokół 540-550 μm, ale pojedyncza wartość nie wystarcza do diagnozy.
- Pomiar pomaga lepiej ocenić ciśnienie wewnątrzgałkowe, zwłaszcza przy jaskrze i nadciśnieniu ocznym.
- Badanie wykonuje się bezdotykowo albo kontaktowo, a całość zwykle trwa kilka minut.
- Przed wizytą warto odstawić soczewki kontaktowe przynajmniej na 24 godziny.
- Prywatnie koszt bywa różny, ale często mieści się w widełkach 40-160 zł, a w pakiecie z tonometrią zwykle 70-150 zł.
Co dokładnie mierzy to badanie
W praktyce chodzi o ocenę, jak gruba jest rogówka, czyli przezroczysta przednia warstwa oka. Najczęściej interesuje nas jej część centralna, bo to właśnie ona najmocniej wpływa na interpretację innych pomiarów, przede wszystkim tonometrii, czyli badania ciśnienia wewnątrzgałkowego. W dokumentacji możesz spotkać skrót CCT - central corneal thickness, czyli centralna grubość rogówki.
To nie jest parametr „ozdobny”. Z mojego punktu widzenia to jeden z tych wyników, które nie stawiają rozpoznania same w sobie, ale potrafią zupełnie zmienić sens całej wizyty. Cieńsza rogówka może sprawić, że ciśnienie będzie odczytane zbyt nisko, a grubsza - że wyjdzie wyższe, niż jest naprawdę. Dlatego pachymetrię wykonuje się najczęściej wtedy, gdy okulista chce uniknąć błędnej interpretacji kolejnych badań.
- przy podejrzeniu jaskry lub nadciśnienia ocznego
- przed zabiegami laserowymi i refrakcyjnymi
- przy podejrzeniu stożka rogówki lub obrzęku rogówki
Jeśli pacjent ma dolegliwości lub wcześniejsze wyniki są niejasne, ten pomiar często porządkuje dalszą diagnostykę. A skoro wiemy już, po co się go wykonuje, warto zobaczyć, jak wygląda sam przebieg badania w gabinecie.
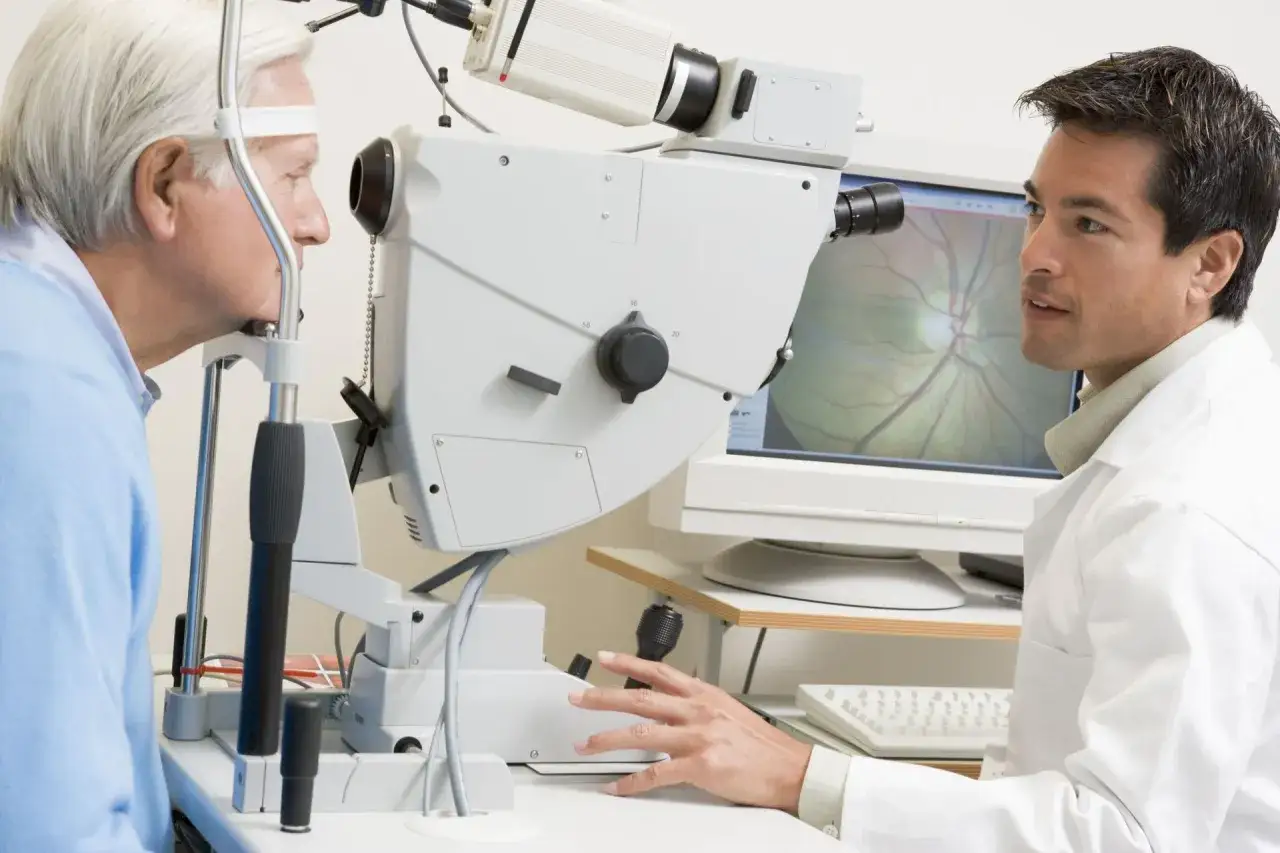
Jak przebiega badanie w gabinecie
Badanie jest szybkie i zazwyczaj nie wymaga specjalnych przygotowań. Najczęściej pacjent siada przy aparacie z brodą opartą na podpórce, a lekarz albo technik wykonuje serię pomiarów. Przy metodzie kontaktowej używa się kropli znieczulających, więc sam dotyk sondy nie powinien boleć; przy metodzie optycznej aparat w ogóle nie dotyka oka.
| Metoda | Jak wygląda | Zalety | Ograniczenia |
|---|---|---|---|
| Optyczna | Pomiar odbywa się światłem, bez dotykania rogówki. | Komfortowa, bezpieczna, dobra do szybkiej oceny i mapowania. | Wymaga odpowiedniego sprzętu i dobrej jakości obrazu. |
| Ultradźwiękowa | Po znieczuleniu sonda na chwilę dotyka rogówki. | Tradycyjna metoda, szeroko dostępna, nadal bardzo użyteczna. | Wymaga kontaktu z okiem i może być mniej wygodna dla pacjenta. |
W obu wersjach wynik dostaje się od razu albo po krótkiej chwili. Warto jednak pamiętać, że świeży uraz rogówki lub aktywny stan zapalny mogą odsunąć badanie w czasie. Ja zawsze wolę, gdy pacjent zgłasza takie kwestie przed pomiarem, bo wtedy nie traci czasu na niepotrzebną wizytę.
Sam przebieg jest prosty, ale z interpretacją wyniku trzeba już obchodzić się dużo ostrożniej.
Jak interpretować wynik pomiaru
Najczęściej za orientacyjną średnią przyjmuje się 540-550 μm, a u zdrowych osób spotyka się też wartości bliskie około 540 μm z odchyleniem mniej więcej 30 μm. To jednak nie jest sztywny próg „zdrowia” albo „choroby”. Jedna rogówka może być naturalnie cieńsza, druga grubsza, a znaczenie ma dopiero cały obraz kliniczny.
| Wynik | Co zwykle sugeruje | Dlaczego to ważne |
|---|---|---|
| Niższy niż przeciętny, np. poniżej 500 μm | Rogówka jest cieńsza i wymaga ostrożniejszej interpretacji tonometrii. | Ciśnienie może być zaniżone, a przy kwalifikacji do zabiegów liczy się bezpieczeństwo tkanek. |
| Około 540-550 μm | Wartość bliska średniej populacyjnej. | Łatwiej odnieść wynik ciśnienia do typowych warunków pomiaru. |
| Wyższy niż przeciętny, np. powyżej 580-600 μm | Rogówka jest grubsza, niż zwykle. | Pomiar ciśnienia może wyjść wyższy, niż jest w rzeczywistości. |
Nie traktuję tego jako automatycznej korekty ciśnienia. Nie ma jednego uniwersalnego przelicznika, który po prostu odejmuje albo dodaje stałą wartość do wyniku tonometrii. Na odczyt wpływają też biomechanika rogówki, wiek, stan po zabiegach i choroby powierzchni oka. Dlatego wynik pachymetrii warto czytać razem z tonometrią, badaniem w lampie szczelinowej, a czasem także z topografią rogówki lub OCT.
To właśnie ten kontekst decyduje o tym, kiedy lekarz zleca badanie częściej, a kiedy traktuje je jako uzupełnienie kontroli.
Kiedy lekarz zleca pachymetrię najczęściej
Najczęściej badanie pojawia się wtedy, gdy trzeba doprecyzować jedną z trzech rzeczy: ciśnienie, bezpieczeństwo rogówki albo ryzyko choroby rogówkowej. W praktyce oznacza to kilka bardzo typowych scenariuszy.
- Podejrzenie jaskry lub nadciśnienia ocznego - grubość rogówki wpływa na ocenę ciśnienia, więc bez tego pomiaru łatwo o mylne wnioski.
- Niejednoznaczny wynik tonometrii - jeśli ciśnienie wychodzi graniczne, pachymetria pomaga ustalić, czy wynik jest wiarygodny.
- Planowana laserowa korekcja wzroku - zbyt cienka rogówka może zwiększać ryzyko niekorzystnych następstw po zabiegu, w tym ektazji, czyli nieprawidłowego uwypuklenia i osłabienia rogówki.
- Podejrzenie stożka rogówki - ścieńczenie rogówki bywa jednym z pierwszych sygnałów, że trzeba poszerzyć diagnostykę.
- Kontrola po urazach lub operacjach - po zabiegach i stanach zapalnych grubość rogówki może się zmieniać, więc warto to śledzić.
W stożku rogówki sam pomiar nie wystarcza do rozpoznania, ale bywa bardzo pomocny, bo pokazuje, czy ścieńczenie postępuje i czy potrzebna jest dokładniejsza ocena kształtu rogówki. To ważne, bo wcześnie wychwycony problem daje lekarzowi więcej możliwości działania. Z tego powodu dobrze jest wiedzieć nie tylko, po co badanie się robi, ale też jak się do niego przygotować i ile zwykle kosztuje.
Ile kosztuje i jak się przygotować
Z perspektywy pacjenta przygotowanie jest proste. Najważniejsze jest odstawienie soczewek kontaktowych na co najmniej 24 godziny przed pomiarem, bo mogą chwilowo wpływać na kształt i grubość rogówki. Jeśli nosisz soczewki twarde, warto wcześniej dopytać placówkę, czy nie zaleca dłuższej przerwy. Dobrze też zabrać wcześniejsze wyniki, zwłaszcza jeśli badanie jest kontrolne.
Jeśli chodzi o koszt, prywatne cenniki w Polsce są dość rozpięte, ale najczęściej spotyka się takie widełki:
| Wariant | Orientacyjny koszt | Kiedy ma sens |
|---|---|---|
| Sama pachymetria | około 40-100 zł | Gdy potrzebny jest wyłącznie pomiar grubości rogówki. |
| Pachymetria z tonometrią | zwykle 70-150 zł | Gdy lekarz chce od razu połączyć pomiar rogówki z oceną ciśnienia. |
| Wizyta okulistyczna z szerszą diagnostyką | zależnie od zakresu badania | Gdy sam wydruk nic nie da bez pełnej interpretacji klinicznej. |
W praktyce na cenę wpływają miasto, technologia i to, czy badanie jest elementem większej konsultacji. Na NFZ bywa wykonywane w ramach wizyty okulistycznej, jeśli są wskazania i poradnia ma odpowiedni sprzęt. Zawsze zwracam uwagę na jedno: sam koszt badania jest zwykle niewielki, ale jego wartość rośnie dopiero wtedy, gdy wynik zostanie dobrze omówiony.
To prowadzi do najważniejszego wniosku - po co właściwie ten pomiar zmienia dalsze decyzje diagnostyczne.
Co naprawdę wnosi ten wynik do dalszej diagnostyki
Największa wartość pachymetrii polega na tym, że porządkuje dalsze decyzje. Jeśli rogówka jest cienka, ciśnienie trzeba interpretować ostrożniej i czasem częściej kontrolować. Jeśli jest grubsza, wynik tonometrii może wyglądać wyżej, niż jest w rzeczywistości, więc lekarz nie powinien podejmować decyzji wyłącznie na podstawie jednego odczytu.
- Przy jaskrze wynik pomaga ocenić ryzyko i ustalić sensowny plan obserwacji.
- Przed zabiegiem refrakcyjnym pokazuje, czy rogówka ma odpowiedni margines bezpieczeństwa.
- Przy podejrzeniu stożka rogówki lub obrzęku podpowiada, czy trzeba rozszerzyć diagnostykę.
- W kontroli po leczeniu daje punkt odniesienia do porównań w czasie.
Z mojego punktu widzenia najrozsądniejsze podejście jest proste: nie przeceniać samej liczby, ale też jej nie bagatelizować. Wynik pachymetrii ma największą wartość wtedy, gdy lekarz zestawia go z tonometrią, obrazem tarczy nerwu wzrokowego, stanem rogówki i wywiadem pacjenta. Jeśli coś w odczycie wygląda nietypowo, to zwykle nie jest powód do paniki, tylko sygnał, że trzeba dokładniej przyjrzeć się całemu oku.