Najważniejsze informacje w skrócie
- Najczęściej chodzi o dystrofię nabłonkowej błony podstawnej rogówki, znaną też jako zmiany typu map-dot-fingerprint.
- Objawy zwykle nasilają się rano: ból po otwarciu oczu, uczucie ciała obcego, łzawienie i światłowstręt.
- Rozpoznanie stawia się głównie klinicznie, na podstawie badania w lampie szczelinowej i barwienia fluoresceiną.
- Leczenie zaczyna się od nawilżania i ochrony powierzchni oka, a przy nawrotach dochodzą soczewki opatrunkowe lub zabiegi na rogówce.
- Nie każdy epizod bólu oka oznacza tę samą chorobę, więc przy silnym bólu lub nagłym pogorszeniu widzenia trzeba działać szybko.
Czym jest ta choroba i skąd bierze się problem z nabłonkiem
W praktyce mówimy o dystrofii nabłonkowej błony podstawnej rogówki, czyli chorobie, w której powierzchniowa warstwa rogówki nie układa się gładko i nie przylega tak stabilnie, jak powinna. Stara nazwa nadal bywa używana w gabinetach i opisach pacjentów, ale dziś częściej spotkasz określenia epithelial basement membrane dystrophy, anterior basement membrane dystrophy albo po prostu zmiany typu map-dot-fingerprint.
To nie jest wyłącznie kosmetyczna „nierówność” widoczna w badaniu. Gdy nabłonek słabiej trzyma się podłoża, łatwiej dochodzi do erozji rogówki, czyli miejscowego odklejania się komórek powierzchniowych. Ja patrzę na to właśnie w ten sposób: nie jako na jedną plamkę na rogówce, ale jako na problem z przyczepnością całej powierzchni oka.
Choroba bywa obustronna, ale nie zawsze daje jednakowe objawy w obu oczach. Najczęściej ujawnia się u dorosłych, zwykle po 40. roku życia, choć może przez długi czas nie powodować żadnych dolegliwości. Zdarza się też rodzinne występowanie, więc jeśli ktoś w rodzinie miał podobne poranne bóle oka albo nawracające „otarcia”, to jest to ważna wskazówka.
Warto też odróżnić tę jednostkę od zespołu Cogana, bo nazwa potrafi mylić. W okulistyce podobnie brzmiące określenia nie oznaczają tego samego, a w przypadku zmian rogówkowych liczy się precyzja, bo od niej zależy dobór leczenia. To właśnie mechaniczne ubytki nabłonka najlepiej tłumaczą poranne objawy, o których piszę niżej.
Jakie objawy najczęściej dają zmiany nabłonkowe rogówki
Najbardziej typowy obraz jest prosty, ale bardzo charakterystyczny: rano oko boli bardziej, a w ciągu dnia jest lepiej. Dzieje się tak dlatego, że w nocy powierzchnia rogówki wysycha, a przy pierwszym otwarciu powiek luźno przylegający nabłonek może się dosłownie „zabrać” razem z ruchem powieki. Ten mechanizm tłumaczy wiele epizodów, które pacjenci opisują jako nagły, ostry ból po przebudzeniu.
- ból oka po przebudzeniu lub zaraz po otwarciu powiek, często jednostronny, czasem bardzo ostry,
- uczucie ciała obcego, jakby pod powieką była drobinka piasku,
- łzawienie i odruchowe mrużenie oka,
- światłowstręt, czyli wyraźna nadwrażliwość na światło,
- chwilowe zamglenie widzenia albo obraz, który zmienia się z dnia na dzień,
- nawracające epizody, po których objawy całkiem ustępują albo wyraźnie słabną.
Nie u każdego objawy są spektakularne. Część osób ma tylko niewielkie, falujące pogorszenie ostrości wzroku, a chorobę wykrywa się przypadkiem podczas badania. Inni skarżą się głównie na nocne i poranne dolegliwości, które łatwo pomylić z zespołem suchego oka. Suchość może współistnieć, ale jeśli ból budzi ze snu albo pojawia się przy pierwszym otwarciu oczu, ja zawsze myślę o erozji rogówki jako o jednej z pierwszych możliwości.
To ważne także dlatego, że przy tej chorobie widzenie bywa zmienne. Pacjent może rano widzieć gorzej, a po kilku godzinach czuć się niemal normalnie. Właśnie taka zmienność często zdradza problem z powierzchnią rogówki, a nie z samą „mocą” okularów. Kiedy obraz jest typowy, rozpoznanie zwykle jest szybkie, ale warto wiedzieć, jak wygląda badanie.
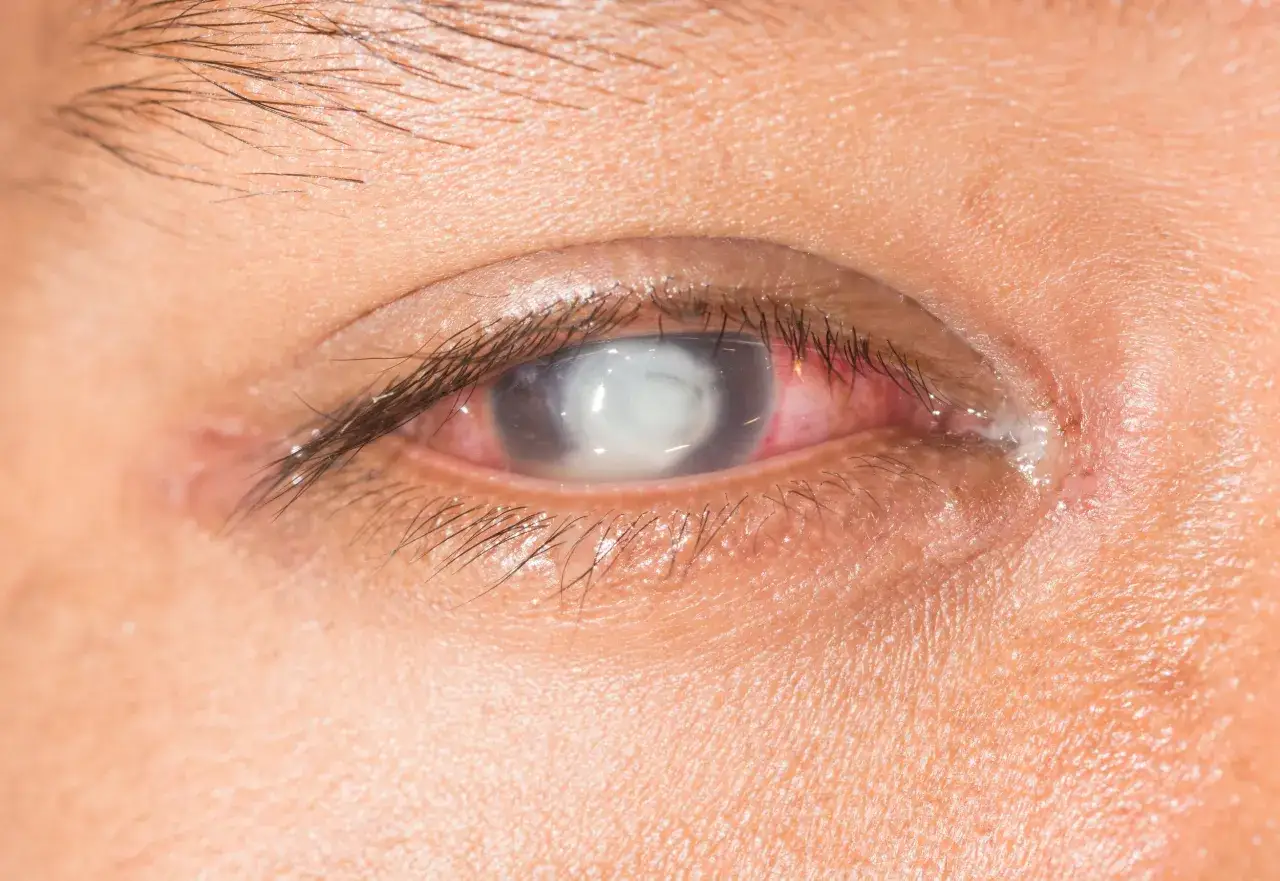
Jak okulista potwierdza rozpoznanie
Rozpoznanie zwykle opiera się na badaniu klinicznym, przede wszystkim w lampie szczelinowej. To właśnie wtedy widać charakterystyczne mapowate, punktowe albo linijne zmiany na rogówce, które przypominają kontury mapy, drobne kropki lub odcisk palca. Taki obraz jest na tyle charakterystyczny, że często wystarcza do postawienia diagnozy.
Pomaga też barwienie fluoresceiną. To barwnik, który uwidacznia nierówności i ubytki powierzchni rogówki. Czasem okulista widzi tzw. negatywne barwienie, czyli miejsca, które zachowują się inaczej niż otaczająca tkanka. Dla pacjenta brzmi to technicznie, ale praktycznie oznacza jedno: powierzchnia oka nie jest równa i to właśnie tam może dochodzić do tarcia oraz erozji.W trudniejszych albo mniej oczywistych przypadkach pomocne bywają dodatkowe badania, na przykład przedni odcinek OCT, topografia rogówki albo mikroskopia konfokalna. Takie testy nie są potrzebne każdemu, ale mogą doprecyzować obraz, zwłaszcza gdy trzeba odróżnić tę chorobę od innych dystrofii, urazu mechanicznego, zespołu suchego oka albo zmian zapalnych. Gdy przyczyna zostanie potwierdzona, można dobrać leczenie od najprostszych metod po zabiegi.
Jak leczy się chorobę i nawroty erozji
Nie ma jednego leczenia, które u każdego pacjenta „naprawia” rogówkę raz na zawsze. Zaczynamy zwykle od metod zachowawczych, bo celem jest zmniejszenie tarcia, poprawa nawilżenia i ochrona nabłonka przed kolejnym odwarstwieniem. To rozsądne podejście, bo u wielu osób właśnie te działania wystarczają, żeby poranne epizody stały się rzadsze i łagodniejsze.
| Opcja | Kiedy ma sens | Ograniczenia |
|---|---|---|
| sztuczne łzy i żele nawilżające | przy łagodnych objawach, suchości i podrażnieniu powierzchni oka | działają objawowo, więc trzeba je stosować regularnie |
| maść hipertoniczna na noc | gdy dolegliwości wracają rano i trzeba ograniczyć obrzęk oraz tarcie nabłonka | nie każdemu odpowiada, czasem daje uczucie pieczenia lub zamglenia po aplikacji |
| soczewka opatrunkowa | przy bolesnych, nawracających erozjach, kiedy trzeba osłonić powierzchnię rogówki | wymaga ścisłej kontroli okulistycznej i dobrej higieny |
| superficial keratectomy lub PTK | gdy leczenie zachowawcze nie wystarcza i problem wraca mimo ochrony powierzchni oka | to już zabieg, a nie szybkie rozwiązanie; gojenie trwa, a nawroty nadal są możliwe |
| przeszczep rogówki | rzadziej, przy ciężkich bliznach, wyraźnym uszkodzeniu lub niepowodzeniu innych metod | to ostateczność, bo jest bardziej obciążający i nie usuwa całkowicie ryzyka nawrotu |
PTK, czyli fototerapeutyczna keratektomia, to laserowe wyrównanie powierzchni rogówki. W praktyce ma sens wtedy, gdy nabłonek i jego podłoże są tak nieregularne, że same krople nie wystarczają. Z kolei superficial keratectomy polega na delikatnym usunięciu problematycznej warstwy powierzchniowej, aby mogła odrosnąć bardziej stabilnie. Oba zabiegi są przydatne, ale nie są „magicznym resetem” na całe życie.
W ostrym epizodzie lekarz może też dobrać leczenie doraźne, które zmniejsza ból i chroni uszkodzoną powierzchnię oka. Ważna jest jednak jedna rzecz: samodzielne leczenie kolejnych nawrotów na oślep zwykle tylko opóźnia właściwe rozpoznanie. Jeśli problem wraca, trzeba sprawdzić, dlaczego nabłonek tak łatwo się odwarstwia. To prowadzi do codziennych nawyków, które naprawdę robią różnicę.
Jak zmniejszyć ryzyko nawrotów na co dzień
Tu najczęściej widać największą różnicę między leczeniem „na chwilę” a sensowną kontrolą choroby. Jeżeli powierzchnia rogówki ma tendencję do odklejania się, trzeba ograniczyć wszystko, co zwiększa tarcie albo dodatkowo wysusza oko. Mówię o tym pacjentom bardzo konkretnie, bo w tej chorobie małe korekty nawyków bywają równie ważne jak same krople.
- nie trzeć oczu, nawet gdy swędzą lub rano są „sklejone”,
- stosować nawilżanie wieczorem i rano, szczególnie jeśli objawy nasilają się po przebudzeniu,
- dbać o wilgotność powietrza i robić przerwy od ekranów, żeby częściej mrugać,
- leczyć współistniejące suche oko lub stan zapalny brzegów powiek, bo one nasilają tarcie,
- jeśli nosisz soczewki kontaktowe, używać ich wyłącznie zgodnie z zaleceniem specjalisty i nie zakładać ich w czasie ostrego epizodu,
- przed planowaną laserową korekcją wzroku albo operacją zaćmy powiedzieć okuliście o porannych bólach i nawrotach.
To ostatnie jest szczególnie ważne, bo niestabilna powierzchnia rogówki może wpływać na pomiary i na gojenie po zabiegu. W praktyce nie chodzi o straszenie operacją, tylko o to, żeby nie przejść nad problemem do porządku dziennego. Jeśli ktoś ma do wyboru okulary lub soczewki, to przy niestabilnym nabłonku lepiej najpierw ustabilizować powierzchnię oka, a dopiero potem precyzyjnie dobierać korekcję. I właśnie dlatego tak istotne jest, co powiedzieć lekarzowi podczas wizyty.
Co warto powiedzieć lekarzowi, żeby szybciej trafić w przyczynę
Najbardziej pomocne są konkretne informacje, a nie ogólne stwierdzenie, że „oko boli od czasu do czasu”. Ja zawsze zwracam uwagę na porę objawów, ich powtarzalność i to, czy dotyczą jednego oka, czy obu. Jeśli pacjent przychodzi przygotowany, diagnostyka zwykle idzie sprawniej, a leczenie można dopasować dokładniej.
- kiedy dokładnie zaczyna się ból i czy występuje po przebudzeniu,
- czy objawy ustępują po kilkunastu minutach, czy utrzymują się cały dzień,
- czy dolegliwości są po jednej stronie, czy w obu oczach,
- czy w przeszłości był uraz rogówki, zadrapanie, zapalenie lub zabieg laserowy,
- czy nosisz soczewki kontaktowe,
- czy masz rozpoznane suche oko, łuszczycę brzegów powiek albo częste zapalenia spojówek,
- czy podobne objawy występowały u kogoś w rodzinie.
Najkrócej: przy tej chorobie rogówki liczy się nie tylko nazwa rozpoznania, ale stabilność nabłonka, częstość nawrotów i jakość codziennej ochrony oka. Jeśli objawy wracają rano albo widzenie faluje mimo zmian okularów, nie traktowałbym tego jak drobiazgu. Dobrze ustawione leczenie zwykle zaczyna się od prostych kroków, ale jego skuteczność zależy od tego, czy problem został rozpoznany we właściwym momencie.
