Jaskra wtórna rozwija się wtedy, gdy wzrost ciśnienia w oku jest skutkiem innej choroby, urazu, operacji albo działania leków, najczęściej sterydów. To ważne, bo w takim przypadku nie wystarczy tylko obniżyć ciśnienie - trzeba jeszcze znaleźć i opanować źródło problemu. Poniżej wyjaśniam, jak rozpoznać pierwsze sygnały, jakie badania zwykle zleca okulista i kiedy potrzebna jest pilna pomoc.
Najważniejsze fakty, które warto znać od razu
- Problem polega nie tylko na podwyższonym ciśnieniu, ale też na uszkadzaniu nerwu wzrokowego.
- Najczęstsze wyzwalacze to zapalenia wewnątrz oka, sterydy, urazy, zmiany po operacjach i choroby naczyniowe siatkówki.
- Brak bólu nie wyklucza choroby - wiele postaci rozwija się skrycie.
- Rozpoznanie opiera się na kilku badaniach, a nie na jednym pomiarze ciśnienia.
- Leczenie zwykle łączy krople obniżające ciśnienie z terapią przyczyny.
- Nagły ból oka, czerwone oko, nudności i zamglenie widzenia to objawy pilne.
Czym różni się postać wtórna od pierwotnej
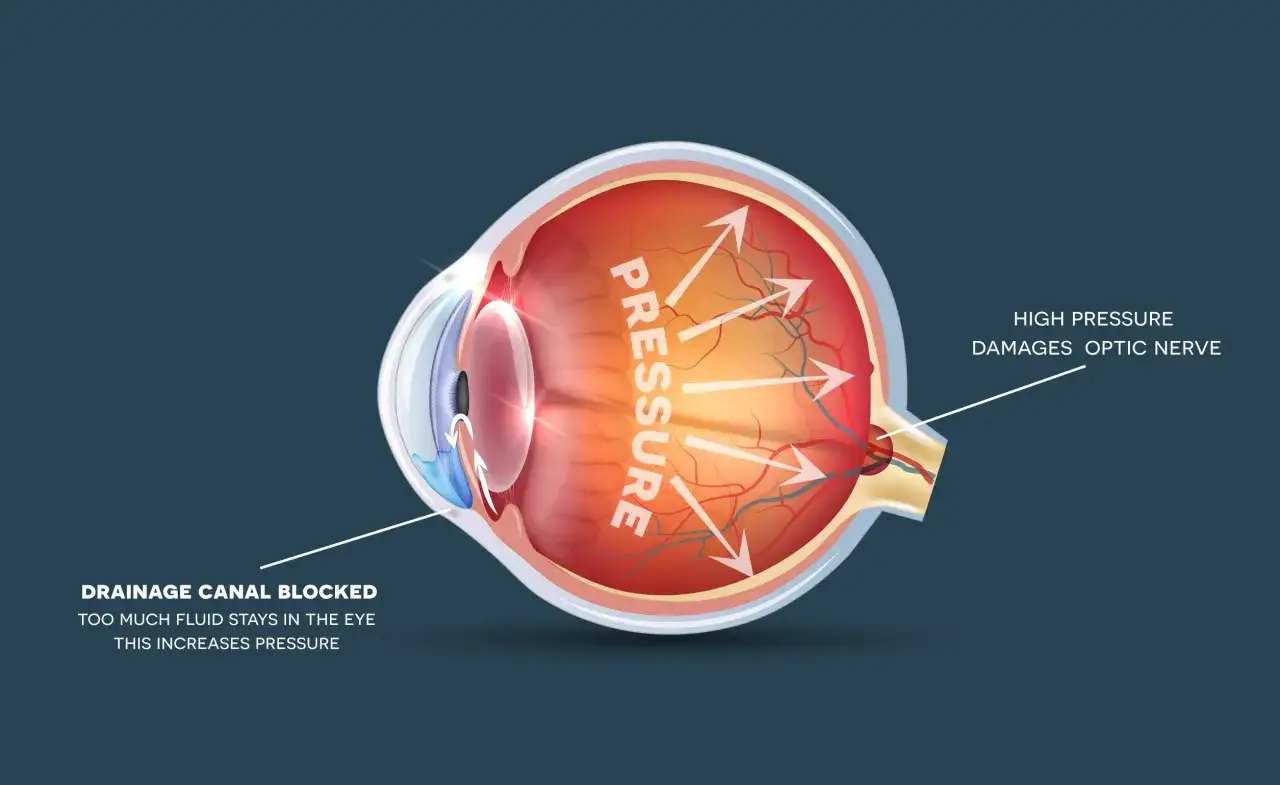
W pierwotnej jaskrze lekarz nie znajduje jednej uchwytnej przyczyny. W postaci wtórnej punkt wyjścia jest inny: wzrost ciśnienia w oku pojawia się dlatego, że coś zaburza odpływ cieczy wodnistej albo uszkadza struktury odpowiedzialne za jej krążenie. Może to być stan zapalny, uraz, zabieg operacyjny, zmiana naczyniowa, złogi w kącie przesączania albo reakcja na leki.
Ja patrzę na to bardzo praktycznie: najpierw trzeba ustalić, co wywołało problem, a dopiero potem dobrać sposób obniżenia ciśnienia. Samo „zbicie” wyniku bez leczenia przyczyny bywa krótkotrwałe. Dlatego ta postać wymaga zwykle dokładniejszego wywiadu niż klasyczna jaskra pierwotna, zwłaszcza jeśli pacjent ma za sobą zapalenie oka, uraz, operację lub dłuższe leczenie sterydami. To prowadzi wprost do pytania, skąd dokładnie bierze się taki wzrost ciśnienia.
Najczęstsze przyczyny i mechanizmy powstawania
W codziennej praktyce nie szuka się jednej, abstrakcyjnej przyczyny, tylko konkretnego mechanizmu. To on decyduje, czy problem dotyczy otwartego kąta przesączania, zamknięcia kąta, bliznowacenia, czy wzrostu produkcji struktur, które blokują odpływ cieczy wodnistej.
Zapalenie i choroby autoimmunologiczne
Zapalenie błony naczyniowej oka, czyli uveitis, to stan zapalny wewnątrz gałki ocznej. Sam stan zapalny może utrudniać odpływ cieczy wodnistej, a dłużej trwające zapalenie potrafi zostawić blizny w obrębie kąta przesączania. W tle bywają choroby autoimmunologiczne, takie jak sarkoidoza, łuszczyca, reumatoidalne zapalenie stawów czy choroby zapalne jelit. W takich sytuacjach leczenie oka bez kontroli choroby ogólnej zwykle nie daje trwałego efektu.
Sterydy
Krople, tabletki, zastrzyki do lub okołogałkowe, a nawet leczenie ogólnoustrojowe mogą u części osób podnosić ciśnienie w oku. Nie każda osoba reaguje tak samo, ale jeśli ktoś należy do grupy „steroid responders”, wzrost ciśnienia może pojawić się po kilku tygodniach stosowania, czasem szybciej. To dlatego przy dłuższym leczeniu steroidowym tak ważne są kontrole okulistyczne. Nie wolno samodzielnie odstawiać sterydów, ale równie niebezpieczne jest ich używanie bez nadzoru.
Uraz i operacje
Po urazie tępych lub penetrujących, a także po niektórych zabiegach okulistycznych, może dojść do krwawienia, przemieszczenia soczewki, zrostów albo bliznowacenia kąta przesączania. W praktyce oznacza to, że problem z ciśnieniem nie wynika z samej „wrażliwości oka”, tylko z mechanicznego uszkodzenia drogi odpływu. Po operacjach okulistycznych niepokoić powinny zwłaszcza ból, narastające zaczerwienienie i pogarszanie widzenia, a nie tylko sam fakt niedawnego zabiegu.
Zmiany naczyniowe i neowaskularyzacja
W niektórych chorobach siatkówki, szczególnie przy przewlekłym niedokrwieniu, organizm zaczyna tworzyć nowe naczynia krwionośne. Problem polega na tym, że te naczynia pojawiają się także tam, gdzie nie powinny, i mogą blokować odpływ cieczy wodnistej. Taki mechanizm spotyka się między innymi u osób z cukrzycą i innymi chorobami naczyniowymi siatkówki. To jedna z tych sytuacji, w których oczy są sygnałem, że cały organizm potrzebuje lepszej kontroli.
Przeczytaj również: Uraz rogówki - co stosować na ból i jak przyspieszyć gojenie?
Złogi i zmiany w kącie przesączania
W tym miejscu mieszczą się takie problemy jak pseudoeksfoliacja czy barwnikowe rozsiewanie się pigmentu. W pseudoeksfoliacji w oku odkłada się materiał, który utrudnia odpływ płynu, a w zespole barwnikowym drobiny pigmentu mogą zatykać struktury odpowiedzialne za drenaż. To ważne, bo te postacie często rozwijają się wolno i bez spektakularnych objawów, a mimo to stopniowo uszkadzają nerw wzrokowy.
Na tym etapie najważniejsze jest jedno: mechanizm może być różny, ale efekt bywa podobny - wzrost ciśnienia i ryzyko utraty widzenia. Skoro tak, naturalne pytanie brzmi: po czym pacjent ma sam zauważyć, że coś dzieje się nie tak.
Jakie objawy powinny zaniepokoić
Najtrudniejsze w tej chorobie jest to, że wiele postaci długo nie daje wyraźnych sygnałów. Brak bólu nie oznacza braku zagrożenia. Część pacjentów zauważa problem dopiero wtedy, gdy zawęża się pole widzenia albo trudniej im poruszać się w półmroku. Inni odczuwają już wcześniej objawy typowe dla ostrego wzrostu ciśnienia.
- pogorszenie ostrości widzenia, zwłaszcza jeśli nie wyjaśnia go sama wada wzroku,
- zawężanie pola widzenia, wpadanie na przedmioty po bokach, trudność z oceną przestrzeni,
- uczucie tęczowych kół wokół świateł,
- ból oka lub okolicy czoła,
- zaczerwienienie oka,
- nudności, a czasem wymioty przy nagłym wzroście ciśnienia,
- pogorszenie po sterydach, urazie, zabiegu albo w trakcie zaostrzenia zapalenia.
Najbardziej alarmujący zestaw to nagły ból oka, czerwone oko, zamglenie widzenia i nudności. To może oznaczać ostry wzrost ciśnienia i wymaga pilnej oceny. Jeśli objawy są skromniejsze, ale utrzymują się po leczeniu sterydami, po operacji albo w przebiegu choroby zapalnej, też nie warto czekać. Kolejny krok to diagnostyka, która potwierdza nie tylko samo ciśnienie, ale też jego skutek.
Jak okulista potwierdza rozpoznanie
Ja zaczynam od pytania, co dokładnie zmieniło się w oku, bo sama liczba z tonometru nie tłumaczy całego obrazu. Jednorazowy pomiar może być mylący, dlatego rozpoznanie opiera się na zestawie badań i na tym, co widać w badaniu przedmiotowym.
| Badanie | Po co się je robi |
|---|---|
| Tonometria | Mierzy ciśnienie wewnątrzgałkowe. Dla większości osób wynik powyżej 21 mmHg jest już podwyższony, choć norma może się różnić indywidualnie. |
| Gonioskopia | Ocenia kąt przesączania, czyli miejsce, przez które odpływa ciecz wodnista. |
| Badanie dna oka i OCT | Sprawdza nerw wzrokowy. OCT, czyli optyczna koherentna tomografia, pokazuje jego przekrój i pozwala wykrywać uszkodzenia wcześniej niż zwykłe oglądanie oka. |
| Pole widzenia | Pokazuje, czy pojawiły się ubytki w widzeniu obwodowym. |
| Dylatacja źrenic i ocena przyczyny | Pozwala szukać zapalenia, neowaskularyzacji, zmian po urazie lub po operacji. |
Czasem dochodzi jeszcze pachymetria, czyli pomiar grubości rogówki, bo wpływa na interpretację pomiaru ciśnienia. Jeśli okulista podejrzewa chorobę ogólnoustrojową, może też zlecić dodatkowe badania lub skierować do innego specjalisty. Gdy wiadomo już, co stoi za wzrostem ciśnienia, leczenie musi działać na dwóch frontach naraz.
Leczenie musi obniżać ciśnienie i jednocześnie usuwać przyczynę
W praktyce leczenie składa się z dwóch warstw. Pierwsza to obniżenie ciśnienia - najczęściej kroplami, czasem laserem, a jeśli to za mało, zabiegiem operacyjnym. Druga to opanowanie przyczyny. Samo obniżenie ciśnienia bez leczenia źródła problemu zwykle nie wystarcza, bo choroba może wracać albo postępować mimo chwilowo dobrych wyników.
| Przyczyna | Co zwykle robi lekarz | Na co uważać |
|---|---|---|
| Sterydy | Koryguje leczenie, kontroluje ciśnienie, w razie potrzeby włącza krople obniżające ciśnienie. | Nie zmieniaj dawki samodzielnie i nie używaj kropli dłużej niż zalecono. |
| Zapalenie błony naczyniowej | Leczy stan zapalny kroplami, lekami doustnymi lub terapią immunomodulującą, a równolegle kontroluje ciśnienie. | Nieleczone zapalenie może uszkadzać oko nawet wtedy, gdy objawy są umiarkowane. |
| Neowaskularyzacja | Leczy chorobę podstawową siatkówki i obniża ciśnienie, czasem stosując laser lub inne zabiegi. | Tu liczy się szybka reakcja, bo niedokrwienie napędza dalsze zmiany. |
| Uraz lub zmiany pooperacyjne | Stosuje krople, obserwację, a przy potrzebie laser lub zabieg chirurgiczny. | Objawy po urazie albo operacji nie powinny być zrzucane na „normalne gojenie”. |
| Pseudoeksfoliacja i zmiany barwnikowe | Dobiera krople, czasem laser, a w trudniejszych przypadkach operację. | To postacie, które często rozwijają się powoli, więc regularne kontrole są kluczowe. |
W odmianach otwartego kąta okulista może rozważyć laser poprawiający odpływ cieczy, a przy zamknięciu kąta - inne procedury laserowe lub operacyjne. Dobór metody zależy od mechanizmu, nie od samej nazwy rozpoznania. I właśnie dlatego warto pamiętać, że leczenie nie tylko ma „zbić ciśnienie”, ale też chronić nerw wzrokowy przed dalszym uszkodzeniem.
Jeśli w grę wchodzą okulary lub soczewki kontaktowe, dobrze dobrana korekcja poprawia komfort widzenia, ale nie leczy samej choroby. To praktyczny detal, który pacjenci czasem mylą z terapią. Z tego powodu równie ważne jak leczenie są codzienne nawyki i kontrola ryzyka.
Co możesz zrobić, żeby nie przegapić problemu
Tu nie ma cudownych skrótów. Najwięcej daje regularność i trzymanie się planu zaleconego przez okulistę. Jeśli ktoś ma czynniki ryzyka, nie powinien czekać na ból czy wyraźne zamglenie widzenia, bo wiele postaci rozwija się po cichu.
- Rób kontrolne badania wzroku, jeśli bierzesz sterydy, masz cukrzycę, chorobę zapalną albo przeszedłeś uraz oka.
- Nie przedłużaj samodzielnie stosowania kropli steroidowych.
- Po operacji okulistycznej pilnuj wizyt kontrolnych, nawet jeśli czujesz się dobrze.
- Noś okulary ochronne podczas prac domowych, sportu i czynności, przy których łatwo o uraz.
- Zapisuj nazwę leków i procedur, które miałeś w ostatnich miesiącach - to realnie ułatwia postawienie diagnozy.
- Jeśli widzenie nagle się pogarsza, pojawia się ból lub czerwone oko, nie odkładaj konsultacji na później.
W praktyce najbardziej szkodliwe jest myślenie, że „jak nie boli, to nic się nie dzieje”. W wielu przypadkach właśnie brak dolegliwości opóźnia rozpoznanie. Dlatego dobrze dobrana profilaktyka i cierpliwe kontrole są ważniejsze niż jednorazowy, przypadkowo dobry wynik. To prowadzi do ostatniej rzeczy, którą chcę tu zostawić: co naprawdę warto zapamiętać, kiedy chodzi o ochronę wzroku.
Co naprawdę ma znaczenie, gdy chodzi o zachowanie widzenia
Najważniejsza wiadomość jest prosta: wtórna postać jaskry rzadko jest samodzielnym problemem, częściej jest sygnałem, że w oku albo w całym organizmie dzieje się coś więcej. Im szybciej to wychwycisz, tym większa szansa na zahamowanie uszkodzenia nerwu wzrokowego.
Jeśli ktoś ma chorobę zapalną, cukrzycę, przebył uraz oka, przyjmuje sterydy albo miał zabieg okulistyczny, regularna kontrola ma większą wartość niż czekanie na objawy. Wzrok często traci się nie nagle, ale po cichu. Dlatego przy takim rozpoznaniu rozsądniej jest reagować wcześniej niż później - i traktować każdą zmianę widzenia jako powód do kontroli, a nie do obserwacji „na wszelki wypadek”.